Comprendre la nuit
Comprendre ce que le travail nocturne change dans le corps, le mental et l'organisation hospitalière.
Lire le moduleDécouvre les différents modules de la formation Nightcare pour mieux vivre le travail de nuit, préserver ta santé et renforcer ta pratique professionnelle.
Comprendre ce que le travail nocturne change dans le corps, le mental et l'organisation hospitalière.
Lire le moduleApprendre à mieux dormir malgré les horaires décalés et améliorer la récupération physique et mentale.
Lire le moduleAdapter son alimentation au travail de nuit pour éviter les coups de fatigue et tenir sur la durée.
Lire le moduleMieux gérer la solitude, la charge mentale, le stress et protéger son équilibre personnel.
Lire le moduleRedonner du sens à un métier souvent mal compris, et renouer avec la vocation du soin.
Lire le moduleObjectif : Comprendre ce que le travail nocturne change dans le corps, le mental et le fonctionnement hospitalier, afin de mieux s’y adapter, préserver sa santé et sécuriser sa pratique.
La nuit = veiller, pas vraiment soigner
La nuit :
Pas de soins techniques, pas de surveillance médicale structurée
La nuit est surtout symbolique et spirituelle (veiller les vivants et les morts)

La nuit = abandon relatif
L’hôpital = lieu pour pauvres, exclus, incurables
La nuit :
Les malades “passent la nuit comme ils peuvent”
La nuit est un temps mort, voire dangereux
Naissance du soin moderne… et de la nuit hospitalière
Révolutions médicales :
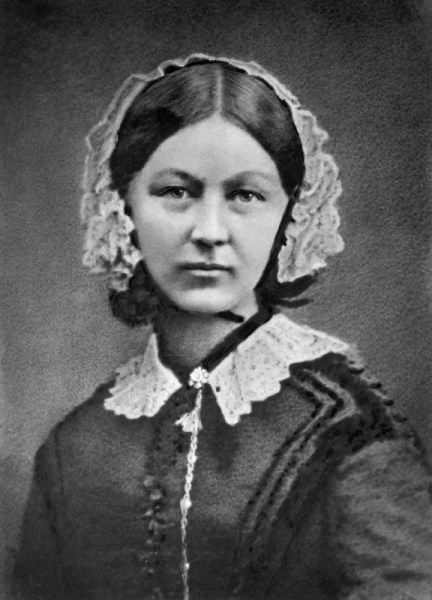
Florence Nightingale (photo ci-dessus) montre que la surveillance nocturne diminue la mortalité
Apparition :
La nuit devient utile médicalement
La rémunération est dérisoire :
En 1836, un ouvrier perçoit environ 300 francs mensuellement, contre 150 francs pour un infirmier. Moins payé que les domestiques, souvent chef de famille, le soignant de nuit vit dans une précarité chronique.
Cette situation favorise une instabilité massive des équipes et, parfois, des dérives : soins inégaux, pratiques parallèles, dépendance aux gratifications.
La nuit devient indispensable
La nuit :
La nuit devient un maillon vital de l’hôpital
La nuit = continuité + autonomie

Chambre individuelle 1970 - Hôpital de Thionville
La nuit :
Naissance du “savoir infirmier de la nuit”

La nuit = un monde à part
Reconnaissance officielle :
Mais :
La nuit est calme en surface, critique en profondeur
Le travail de nuit à l’hôpital ne date pas d’hier. Depuis les débuts du soin institutionnel, la nuit a toujours été assurée par des figures discrètes et peu reconnues : gardiens, aides, religieuses, personnels chargés de “veiller” plus que de soigner.
Dès le XIXᵉ siècle, et plus encore sous la IIIᵉ République (à partir de 1870), les soignants de nuit constituent l’un des points faibles majeurs de l’administration hospitalière. Les conditions de vie et de travail sont indignes : dortoirs insalubres sous les toits, absence d’hygiène, literies partagées entre les équipes de jour et de nuit, promiscuité, froid l’hiver, chaleur étouffante l’été.
Ces conditions entraînent une surmortalité marquée chez les infirmiers, notamment par tuberculose. Contrairement aux idées reçues, ce n’est pas la proximité avec les malades qui est en cause, mais bien l’insalubrité des lieux de vie. Les comparaisons internationales de l’époque le montrent clairement.
À cela s’ajoutent des horaires écrasants : entre 1822 et 1900, un infirmier travaille en moyenne 14 heures par jour. La rémunération est dérisoire. En 1836, un ouvrier perçoit environ 300 francs mensuellement, contre 150 francs pour un infirmier. Moins payé que les domestiques, souvent chef de famille, le soignant de nuit vit dans une précarité chronique.
Cette situation favorise une instabilité massive des équipes et, parfois, des dérives : soins inégaux, pratiques parallèles, dépendance aux gratifications. Ce n’est pas un problème moral individuel, mais le symptôme d’un système défaillant.
Même si les conditions ont radicalement évolué depuis, une constante demeure : la nuit reste sous-dotée, moins médicalisée, et exige une autonomie clinique énorme. Moins de médecins, moins de personnel, mais autant d’urgences, de douleurs, d’angoisses et de situations critiques qu’en journée.
Le soignant de nuit est souvent le pare-chocs de l’hôpital : il absorbe, stabilise, anticipe, prépare la journée suivante, accompagne les familles, gère les urgences vitales… dans un calme apparent trompeur.
La société continue d’imaginer « qu’on fait moins la nuit ». La réalité est tout autre : les patients chutent, décompensent, souffrent, angoissent et parfois meurent à 3h du matin comme à 15h.
Enfin, la nuit forge une identité à part : solidarité, humour particulier, confiance mutuelle, équipes soudées. Une forme de fraternité née des galères partagées et de moments humains intenses.
Le corps humain est biologiquement programmé pour être éveillé le jour et dormir la nuit.
Ce rythme, appelé rythme circadien, est piloté par une horloge interne située dans l’hypothalamus.
La nuit, l’organisme bascule naturellement en mode repos :
Le travail de nuit impose au corps de fonctionner à contre-programmation.
Comprendre le rythme circadien est important pour le soignant de nuit car cela permet de:
Supporter le travail de nuit n’est pas un problème de motivation ou de compétence. C’est une contrainte biologique.
Rôle de l'horloge centrale : Chez les mammifères l’horloge principale est située dans le noyau suprachiasmatique (NSC) de l’hypothalamus.
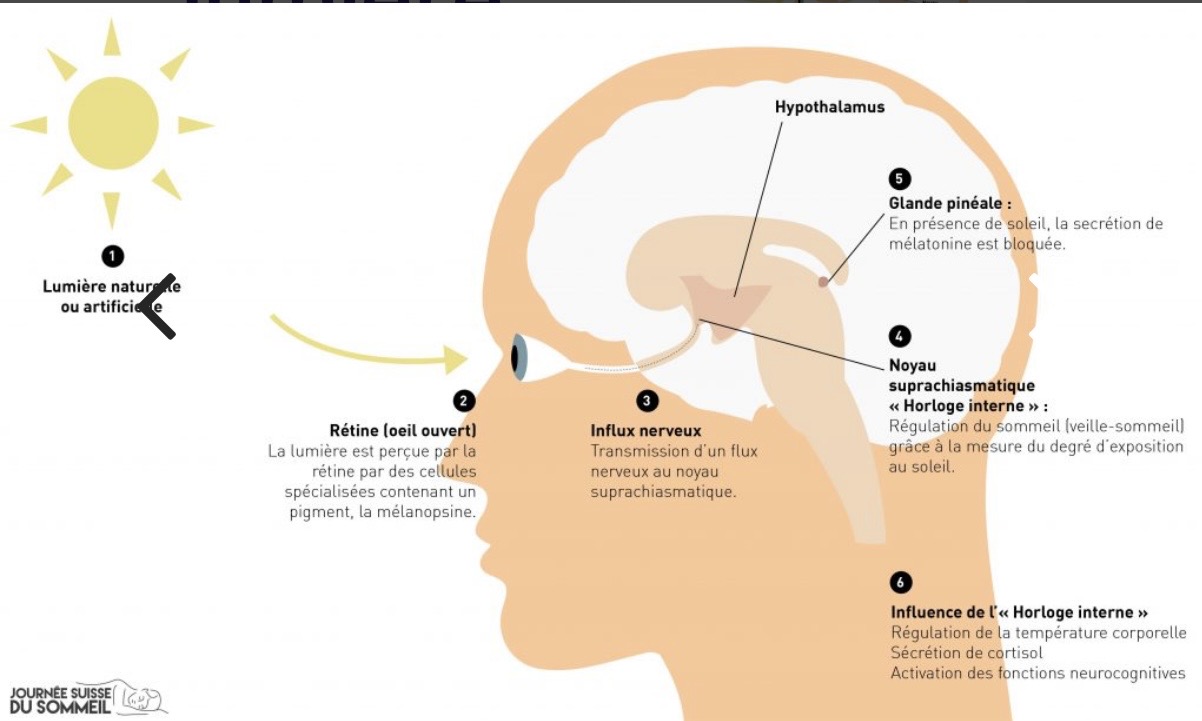
Image prise sur : https://journeesuissedusommeil.ch/
Ce noyau reçoit des signaux lumineux via la rétine et synchronise les horloges périphériques.
Ce sont tous les tissus et organes qui possèdent des oscillateurs locaux qui sont synchronisés par le NSC et les signaux externes.
Ces signaux sont issus de notre génétique avec une boucle transcription-traduction (TTFL) :
À l’échelle cellulaire, on trouve des gènes « horloges » (ex. PER, CRY, CLOCK, BMAL1) qui s’activent puis inhibent leur propre expression dans des cycles d’environ 24h. Cette boucle explique l’endogénéité du rythme.
Bien que l’horloge soit autonome, elle se règle chaque jour via des « Zeitgebers » (donneurs de temps) : la lumière est le principal, mais aussi les repas, l’activité physique, la température.
Quelques caractéristiques clés que l’on retrouve dans la littérature :
Période libre (τ) : Si une personne est placée dans des conditions sans repère (ex. obscurité constante), son horloge interne se dérègle légèrement autour de la 24h (souvent~24,2 h chez l’humain).
Dans les années 1960, le spéléologue français et chercheur Michel Siffre mène une expérience devenue fondatrice en chronobiologie. Il décide de vivre plusieurs semaines seul dans une grotte, sans montre, sans lumière naturelle, sans repères temporels, afin d’observer le fonctionnement de l’horloge biologique humaine en l’absence totale de signaux extérieurs.

Privé de toute indication de jour et de nuit, Siffre conserve pourtant un rythme veille–sommeil relativement stable. Il dort, se réveille, mange et travaille selon ce qu’il pense être des cycles de 24 heures. En réalité, ses journées s’allongent progressivement : son rythme circadien “libre” dérive vers environ 24,5 à 25 heures.
Une perturbation (ex. décalage horaire et ici travail de nuit) provoque un décalage de phase ou une désynchronisation entre horloge centrale (NSC) et périphériques (organes).
L’intérêt biologique du rythme circadien réside dans le fait que l’organisme anticipe les fluctuations de l’environnement (jour/nuit, activité/repos) et adapte ses fonctions pour optimiser :
Des perturbations de l’horloge (travail de nuit, exposition à la lumière tardive, repas irréguliers) sont associées à des troubles : sommeil, métabolisme, humeur, cardiovasculaires.
Dans un service de nuit, le rythme circadien des patients (et aussi du soignant) peut être fortement sollicité ou perturbé : horaires atypiques, lumières nocturnes, stress.
Comprendre l’horloge biologique peut aider à mieux planifier : les soins, les temps de repos, l’exposition à la lumière, les repas.
Les mécanismes moléculaires (horloges périphériques) pourraient influencer la pharmacocinétique, la réponse aux traitements, la récupération.
Même si la boucle génétique et l’horloge centrale sont bien identifiées, la complexité des interactions (entre horloges centrales, périphériques, facteurs externes) reste active.
Le vieillissement, les maladies chroniques, le travail de nuit altèrent la synchronisation circadienne.
Il existe encore des zones floues quant à la meilleure façon de « soigner » un horloge décalée (chronothérapie, lumière, horaires repas).
Beaucoup de recherches émergentes (ex. lien entre horloges et douleur, horloges et cancer) ouvrent des perspectives intéressantes.
Travailler la nuit laisse des traces temporaires ou durables selon l’hygiène de vie et l’organisation personnelle.
Mais il y a aussi des effets positifs reconnus par les soignants nocturnes :
L’idée n’est pas de dire que tout est négatif, mais d’aider chacun à identifier ce qui s’applique à lui, pour s’adapter intelligemment.
Le travail de nuit modifie l’équilibre biologique.
Voici les systèmes les plus touchés.
La mélatonine (hormone du sommeil) chute la nuit du fait de l’éveil lors du service.
Le cortisol (hormone du stress) monte au mauvais moment pendant la nuit au lieu du matin.
Résultat :
La nuit, le système cardiovasculaire devrait se mettre en mode “repos”.
Mais comme le soignant de nuit est exposé à :
la ghréline (hormone de la faim) monte
la leptine (satiété) diminue
Ce combo → envie de sucre et de gras, grignotage nocturne.
Ce n'est pas de la “gourmandise” c’est biologique.
C’est pour cela que beaucoup de soignants prennent du poids en travaillant la nuit.
Normalement, l’immunité se régénère pendant le sommeil profond.
En cas de mauvais sommeil :
Entre 3h et 6h du matin, le cerveau est biologiquement programmé pour ralentir.
Le risque d’erreur augmente :
(Mauvais dosage, calcul erroné, surveillance bâclée, mauvaise interprétation d’un symptôme…)
Ce n'est pas une question de compétence. C’est une question d’humain.
Le travail de nuit crée souvent :
La privation partielle de sommeil touche des zones du cerveau liées à l’émotion : amygdale, cortex préfrontal… (on ressent plus fort mais on encaisse moins bien).
C’est aussi ce qui explique pourquoi les décès la nuit impactent autant car présence d’un état de vulnérabilité biologique. Les sonnettes sont insupportables, la patience est mise à rude épreuve, les capacités cognitives sont altérées et les réflexes diminués.
Le soir, les autres vivent, les soignants de nuit vont au travail.
Le matin, les autres dorment ou se réveillent à peine, les soignants de nuit rentrent épuisés.
Sur le long terme, cela peut amener :
La nuit, les émotions des patients sont plus fortes :
Parfois les effectifs de nuit sont réduits donc plus de charge mentale.
L’empathie est sursollicitée et le cerveau, déjà en dette de sommeil, absorbe tout plus intensément.
Quand le rythme circadien se dérègle, cela crée une boucle :
dormir mal → manger mal → humeur instable → fatigue → erreurs → culpabilité → stress → sommeil perturbé → etc.
Le travail de nuit n’est pas seulement une « organisation différente ».
C’est un stress physiologique et psychologique permanent, qui touche : le sommeil, le métabolisme, la vigilance, l’immunité, l’humeur, les émotions, la vie sociale.
Comprendre cela, c’est se donner les moyens d’adapter son mode de vie, ses routines, sa façon de travailler… pour durer dans ce métier sans s’y abîmer.
La nuit, l’hôpital change de visage.
Le silence et la pénombre créent un espace particulier, presque hors du temps.
Cela influence profondément :
La solitude — physique ou émotionnelle — fait aussi partie du travail nocturne. Certains la vivent comme un apaisement, d’autres comme un poids. L’important est d’apprendre à en faire un espace de maîtrise, pas une source de stress.
À l’hôpital, le jour est “plein” :
bruit, familles, médecins, allers-retours, soins techniques, transmissions, repas, kinés…
On n’a même pas le temps de penser.
La nuit, soudain :
le volume sonore tombe, la lumière baisse, le bâtiment respire différemment.
Ce silence-là n’est pas neutre.
Il influence ta manière de soigner, d’observer, de ressentir.
La nuit est un amplificateur :
des sons, des émotions, des doutes, des décisions,
mais aussi… des moments de joie.
Le temps la nuit n’obéit pas aux mêmes lois.
Entre 20h et 23h : impression que le temps passe vite.
Entre 2h et 5h : les trois heures les plus longues.
Le cerveau tourne au ralenti, les minutes se dilatent.
Et il y a l’heure la plus symbolique :
7h — le retour du monde.
Le jour se lève, les équipes de jour arrivent…
Cette distorsion du temps contribue au sentiment d’être « à part ».
C’est le point le plus profond.
La nuit accentue tout ce qui est humain :
les confidences des patients, les peurs existentielles, les discussions “vraies”, les solitudes cachées, les fragilités, les fins de vie, les liens entre soignants.
La nuit est un espace où les masques tombent.
Les patients parlent de leur vie, de leurs regrets, de leurs secrets…
Ce que personne ne dit à 14h avec les familles autour et un médecin pressé.
C’est aussi pour cela que la nuit marque plus : elle expose à l’intime, au vrai, sans filtre.
La nuit peut être :
douce, apaisée, silencieuse, presque méditative, propice à la réflexion.
Mais elle peut être aussi : dure, anxiogène, lourde émotionnellement, remplie d’urgences, imprévisible.
Deux réalités dans la même garde. Deux faces d’un même soin.
Le travail de nuit n’est pas seulement une organisation différente.
C’est un sacerdoce quand on se rend compte des prémices du soin au fil des siècles.
C’est un stress physiologique, psychologique et émotionnel spécifique.
Comprendre cela, c’est se donner les moyens d’adapter :
La nuit ne se subit pas. Elle s’apprend !
Le rythme circadien est l’horloge interne qui régule l’éveil, la vigilance, la température corporelle et la sécrétion hormonale.
Objectif : mieux récupérer, mieux manger, mieux bouger et prévenir l’épuisement lié au travail de nuit pour durer dans le soin sans s’abîmer.
Le sommeil est l’outil n°1 du travailleur de nuit. Sans lui, tout le reste s’effondre : concentration, humeur, immunité, digestion, jugement clinique…
L’idée n’est pas d’avoir un sommeil parfait, mais un sommeil suffisant, régulier et protégé.
Le rythme circadien est réglé sur le cycle lumière / obscurité. La phase naturelle de somnolence est programmée entre 2h et 5h du matin.
Conséquences :
Ce n’est pas un manque de motivation. C’est la biologie humaine en action.
Dormir après une nuit de garde, ce n’est pas dormir comme la nuit normale d’une personne de jour.
Le sommeil diurne contient moins de phases de sommeil lent profond, celles qui sont les plus réparatrices pour le cerveau.
On récupère… mais jamais à 100 %.
Il est davantage fragmenté. Le moindre bruit réveille : camion poubelle, facteur, voisins, soleil…
Le cerveau n’est pas programmé pour dormir à cette heure-là.
On peut dormir 7h… mais cela n’a pas la même valeur qu’une nuit continue.
Les études montrent que les soignants dorment en moyenne 1h30 à 2h de moins après une nuit de travail.
On pense avoir dormi longtemps, mais en réalité le sommeil est léger et saccadé. C’est pour cela que l’on ressent une sensation de fatigue durable.
Travailler de nuit crée presque automatiquement une dette de sommeil.
Elle s’installe quand :
Elle entraîne :
Le but n’est pas de dormir 12h tous les jours. C’est impossible. Le but est d’optimiser la récupération, même avec un rythme inversé.
Le sommeil principal doit être sacré.
Le sommeil du matin (ou début d’après-midi) est non négociable. Même si on a l’impression que ça va, on s’endette davantage sans s’en rendre compte.
Conseils :
Une micro-sieste de 10 à 20 minutes apporte un énorme bénéfice. Avant la garde, c’est même parfois indispensable.
Le Dr Morgan Aldo, médecin généraliste et spécialiste en médecine du sport, s’est intéressé aux mécanismes du sommeil dans son ouvrage La formule du sommeil.

Il considère qu’il est contre-productif de calculer son heure de réveil sur des cycles stricts de 1h30.
Car :
Les jours de repos doivent être… du vrai repos.
Le piège est de vouloir profiter à fond : se coucher tard, sortir, faire une activité sportive intense, courir toute la journée.
Si une dette de sommeil est présente, le jour off doit faire remonter la jauge. Pas l’achever.
Un manque de sommeil régulier entraîne un déséquilibre des hormones du stress et une dérégulation des émotions.
C’est pour cela que :
Le sommeil, c’est aussi la lessive mentale. Si on dort mal, le cerveau ne rince pas les émotions de la veille.
Comprendre son sommeil en rythme inversé, c’est comprendre que :
La récupération doit être pensée, planifiée et protégée. Le corps et le mental se réparent pendant le sommeil, pas à côté.
L’objectif, c’est que chaque soignant de nuit :
La nuit, la digestion tourne au ralenti et le métabolisme change. D’où les fringales, les envies de sucre, les coups de barre, les ballonnements.
Le but ici : manger pour avoir de l’énergie, pas pour lutter contre la fatigue.
Le travail de nuit ne fatigue pas seulement : il modifie réellement la manière dont l’organisme fonctionne.
Voici les trois effets majeurs démontrés par la physiologie et les études sur les travailleurs postés.
L’insuline permet au corps de faire entrer le sucre dans les cellules pour l’utiliser comme énergie. La nuit, le métabolisme est programmé pour être au repos, pas pour digérer ni absorber du glucose.
Résultat :
Même un repas normal pris à 2h du matin peut provoquer :
Entre 22h et 5h :
Quand on mange à 1h ou 3h du matin :
Conclusion : la digestion nocturne reste moins efficace que le jour.
Quand on manque de sommeil, le cerveau active plusieurs mécanismes :
Pourquoi ne pas se blâmer ?
Parce que ce n’est pas un manque de discipline. C’est le cerveau qui cherche une énergie rapide.
Mais le sucre entraîne souvent : pic → chute → somnolence → faim → cercle vicieux.
Il doit donner énergie, vigilance et satiété pour tenir jusqu’à 5h–6h sans craquer.
L’objectif :
Pourquoi ce repas est crucial ?
Pilier 1 : protéines
Les protéines sont un coupe faim naturel !
Pilier 2 : légumes
Les fibres = digestion fluide et énergie stable.
Pilier 3 : féculents à index glycémique bas
C’est ce qui donne l’énergie longue durée pour la nuit.
Le booster : une petite source de bons gras
Éviter absolument :
Cela crée :
Manger 1h30 à 2h avant le début de la garde.
Cela laisse le temps :
Exemple :
Début de service à 19h30 → dîner vers 17h30–18h.
Le repas d’avant garde est la fondation de la nuit :
Une seule règle :
Protéines + légumes + féculents IG bas + un peu de bon gras = formule gagnante.
On structure l’alimentation nocturne autour d’un principe simple :
le moins possible, mais le mieux possible.
Non, ce n’est pas obligatoire.
Beaucoup de soignants croient qu’il faut “un vrai repas” à 1h du matin.
C’est une erreur classique.
Si un bon repas a été pris avant la garde (comme expliqué précédemment),
on a normalement pas besoin d’un vrai repas en pleine nuit.
Oui, c’est utile… si le corps réclame.
Si on ressent :
Alors un petit apport peut t’aider à te stabiliser.
L’idée n’est pas de refaire un dîner. L’idée est de donner un peu de carburant, sans déclencher
une digestion lourde.
Parce que c’est ça qui ruine la vigilance ET le sommeil du matin :
Le piège : réveiller le cerveau mais saturer le système nerveux.
Et surtout : insomnie en rentrant.
Exemples :
Les protéines = énergie longue durée + satiété + pas de pic.
Exemples :
Portion = petite. Juste de quoi stabiliser.
Rapides, hydratants, mais sans explosion de sucre.
Exemples :
🚫 On évite :
→ trop sucré = pic + somnolence.
Parfait en hiver.
Ça réchauffe, ça cale, ça hydrate.
Éviter les potages industriels trop salés.
Solution simple, pas lourde, mais suffisante pour tenir.
Petite règle d’or :
Collation = OK
Repas complet = NON
Ce qui est recommandé
❌ Ce qu’il faut éviter
Le but n’est pas de “tenir”.
Le but est de garder ton énergie stable et ta vigilance optimale, jusqu’à la relève.
“Pendant un temps, j’avais simplement cessé de manger durant mes nuits de travail, par manque d’envie ou de motivation à préparer et transporter un repas. En travaillant sur cette formation, j’ai décidé de revoir cette habitude et de reprendre en main mon alimentation, en cuisinant des repas simples et sains adaptés au rythme nocturne.
Je me suis rapidement rendu compte que cela allait bien au-delà de l’aspect nutritionnel. Apporter un repas permet aussi de s’accorder un vrai temps de pause, de se poser quelques minutes avec les collègues, d’échanger et de souffler. Ce moment de rupture est précieux et n’existe pas spontanément lorsque l’on ne prévoit rien à manger.
À l’inverse, rester à regarder les autres manger favorise souvent des choix par défaut : grignotage, produits sucrés, jus de fruits… des solutions rapides, mais rarement adaptées au travail de nuit.
Anticiper son repas, c’est donc aussi se donner les moyens de préserver son énergie, tout en recréant un espace de convivialité au cœur de la garde.
“Est-ce qu’on doit manger avant d’aller dormir ?”
cela dépend de l’état général et de ce qu’on a mangé dans la nuit.
Mais une chose est sûre :
Le repas du matin doit être ultra léger et pensé pour aider le sommeil, pas la faim émotionnelle.
Oui, si on a vraiment faim
Pas une envie. Pas une habitude
Une vraie faim :
Dans ce cas → il faut manger un peu (léger + digeste).
❌ Non, si on a pas faim
Ne pas forcer un petit déjeuner.
Sinon = digestion lourde, sommeil perturbé, reflux, éveils fréquents, sommeil moins profond
Le sommeil passe avant tout.
apporter juste assez d’énergie sans activer fortement le système digestif.
Voici les options scientifiquement “safe”
Exemples :
Avantages :
Éviter raisins / mangue / dattes → trop sucrés.
À faire seulement si on est très bas en énergie.
Pas de beurre + confiture → trop sucré.
Un reste de soupe :
Super digestif, surtout en hiver.
Le corps a besoin de se mettre en mode sommeil, pas en mode digestion + stimulation.
L’activité physique est un stabilisateur biologique. Elle aide le sommeil, l’humeur, la régulation hormonale et le métabolisme.
Le secret : régularité > intensité.
Pas besoin d’être athlète. Trois séances par semaine suffisent déjà à changer le bien-être.
1. Le renforcement musculaire

Il protège le dos, les épaules, les poignets, les genoux et améliore la posture au travail.
Quand les muscles sont solides, ce n’est plus le squelette ni les articulations qui encaissent.
2 à 3 séances de 30–45 min suffisent largement.
Pas besoin de performances de bodybuilder.
2. Le cardio modéré

Le cardio modéré améliore :
Pas besoin de courir comme un marathonien.
Ce qu’on veut, c’est de la régularité, pas de la performance.
Le but est de rester dans une fréquence cardiaque modérée, où on peut parler sans être essoufflé.
C’est ce qui donne les meilleurs bénéfices pour l’énergie et le mental.
Le matin après la nuit : NON → stimule trop, empêche de dormir.
Avant la nuit : OK si séance légère.
Les jours off : idéal.
Tous es jours dans le meilleur des cas
Un soignant qui marche au moins 30 min par jour dort mieux, gère mieux le stress et récupère mieux.
3. La mobilité et le stretching

Le métier de soignant créé :
La mobilité et les étirements ne sont pas optionnels. Ils libèrent les tensions accumulées et préparent au sommeil.
juste après la garde : étirements doux → aide à activer le système parasympathique (= le mode repos).
le soir des jours off : détente + meilleure qualité de sommeil.
avant sport : mobilité courte de 5–10 min.
10 à 15 min par jour, ou même 5 min après les nuits → énorme bénéfice.
Pour éviter le “cycle infernal” :
Le travail de nuit augmente les risques psychosociaux, surtout en soins : charge émotionnelle, isolement, sous-effectif, manque de médecin, situations palliatives, décès…
Le burn-out, ce n’est pas “être fatigué” ou “avoir marre du boulot”.
C’est un épuisement profond, physique, mental et émotionnel, qui s’installe progressivement, surtout dans les métiers de soins.
Les signaux qui doivent alerter :
C’est le signe cardinal.
On appelle ça :
fatigue non réversible, typique du burn-out.
On pense à des phrases comme: "Je n’en peux plus"
"Les gens me fatiguent"
La perte d’empathie n’est pas un défaut moral, c’est un épuisement émotionnel.
Le cerveau se protège → il coupe la connexion émotionnelle.
Chez les soignants, ça s’appelle parfois :“se blinder”.
Sauf que ça révèle souvent un épuisement profond.
"Je fais mon boulot mais pas plus"
Pas juste une mauvaise nuit.
Mais :
Le sommeil devient chaotique, même quand on n'est pas en poste.
Arrêt du sport, des sorties, des projets perso, des passions
Pas par choix. Mais par absence d’énergie mentale.
C’est un des critères psychologiques du burn-out
= anhédonie fonctionnelle (on ne ressent plus le plaisir).
Une impression de fonctionner en mode automatique, d’être là physiquement mais pas mentalement.
détachement ++, impression de ne rien ressentir, perte de sens
Typique de la phase 2 du burn-out : la dépersonnalisation.
On refuse : les invitations, les messages, les appels, les contacts sociaux.
Le cerveau se met en mode préservation. Il n’a plus de ressources pour les interactions humaines.
Chez les soignants, c’est insidieux : on s’isole “pour se reposer”
C’est la baisse cognitive liée à l’épuisement.
Exemples :
Le cerveau n’arrive plus à traiter les informations.
C’est un signal rouge dans les métiers à responsabilité.
→ on est sur une constellation typique du burn-out.
C’est le test scientifique de référence mondiale, à utiliser ici pour faire un autocheck et éventuellement consulter un professionnel de santé compétent.
Attention, ce n’est pas un outil de diagnostic médical mais un outil de repérage !
Ce test prend en compte 3 dimensions :
Possibilité de répondre de 0 à 6 :
Répondre selon la fréquence : 0 à 6.
Additionner les scores obtenus aux questions 1,2,3,6,8,13,14,16,20
Additionner les scores obtenus aux questions 5,10,11,15,22
Additionner les scores obtenus aux questions 4,7,9,12,17,18,19,21
Le burn-out ne “tombe” pas d’un coup.
C’est un glissement progressif, parfois invisible, surtout chez ceux qui ont l’habitude d’être forts, utiles, disponibles, et qui ne veulent pas “faire chier” leur équipe.
La prévention repose sur 5 piliers simples, réalistes et scientifiquement validés.
Le travail de nuit abîme surtout quand la récupération est chaotique.
Une routine stable, c’est :
Pourquoi cela évite le burn-out ?
Parce que la stabilité = sécurité pour le système nerveux.
Là où le burn-out apparaît, c’est quand le cerveau est en dette chronique de récupération.
Ce n’est pas un “conseil santé”, c’est une arme anti-burn-out majeure.
L’activité physique agit :
Pas besoin d’être un athlète. Juste besoin d’être en mouvement.
Promener son chien, acheter un tapis de marche quand on regarde la TV, quand on est sur le PC.
Le corps n’aime pas la sédentarité.
De nos jours, les gens marchent beaucoup moins qu’avant (moins de 500m/jour pour certains).
C’est une catastrophe pour la santé générale.
Qui plus est, l’alimentation est toujours aussi calorique et par conséquent la balance avec les dépenses penchent vers le surplus et la prise de poids…
L'obésité ne cesse d’augmenter dans le monde et en France en 2024, environ 17-18% des adultes étaient obèses ( IMC >= 30)
Par exemple, on considère qu’un adulte d’1m70 commence à entrer en obésité à partir de 87 kg ( la masse musculaire est à prendre en compte donc cela ne s’applique pas à un bodybuilder, il faudrait donc calculer le taux de masse grasse, le tour de taille, le contexte métabolique mais cela reste tout de même un bon indicateur)
C’est un facteur de protection majeur.
L’isolement est un carburant à burn-out. Le lien social, lui, est un antidote.
Ce qui protège vraiment :
Les travailleurs de nuit ont un risque élevé d’isolement, car :
Mais ce repli, quand il devient systématique, alimente l’épuisement émotionnel.
Garder du lien = garder un ancrage.
C’est LE pilier que beaucoup négligent.
Le travail de nuit, c’est une charge émotionnelle monstrueuse.
Décharger =
Garder pour soi = s’empoisonner. Décharger = se libérer.
C’est le pilier le plus difficile pour les soignants.
On apprend à être là pour les autres.
Pas à demander pour soi.
Beaucoup de burn-out surviennent chez les soignants qui disent :
«Ça ira, j’ai l’habitude» jusqu’à ce que ça n’aille plus du tout.
Reconnaître ses limites = prévention. Le déni = accélérateur de burn-out.
Les nuits peuvent être longues, imprévisibles, émotionnellement chargées.
L’objectif de cette section, c’est de donner aux soignants des outils immédiatement utilisables, qui ne demandent ni matériel, ni temps, ni compétences particulières.
C’est un outil ultra simple, mais scientifiquement prouvé pour :
Prendre 2 minutes par jour, et noter :
En 10 jours, on repère:
ce qui fatigue vraiment, ce qui aide vraiment, si la récupération est suffisante, si une dérive se met en place (danger burn-out).
Pourquoi ça marche ?
Parce qu’on ne peut pas gérer ce qu’on ne mesure pas.
Et que la fatigue chronique est très trompeuse sans repères.
Conseil : s’aider d’une montre connectée pour surveiller son sommeil, sa fréquence cardiaque, le nombre de pas etc…
La cohérence cardiaque est une technique validée pour :
Technique ultra simple :
5 secondes inspiration, 5 secondes expiration
= 6 respirations/minute
pendant 5 minutes.
C’est la fréquence qui synchronise :
Le cœur, le système nerveux et le cerveau.
Quand l’utiliser ?
Le grounding (= ancrage) est une technique utilisée en psychotrauma et en soins pour empêcher le débordement émotionnel et revenir « dans le présent ».
C’est parfait pour les soignants qui :
Voici 3 techniques simples et efficaces :
(la plus connue, super efficace)
Identifier dans son environnement :
Cela ramène le cerveau du futur ou du passé → au présent.
Conscience du corps :
Même 20–30 secondes → reset mental.
Un mini-protocole de pleine conscience :
Cela coupe le débordement émotionnel avant qu’il prenne toute la place.
C’est un message clé de prévention :
Le burn-out est plus facile à traiter quand on agit tôt.
Si un soignant coche plusieurs signaux sur 2–3 semaines :
Alors il est recommandé (pas obligé, pas stigmatisant) de consulter :
Demander de l’aide, ce n’est pas être fragile. C’est refuser de s’effondrer.
Le soignant qui demande tôt se répare vite. Celui qui attend vit une chute beaucoup plus lourde.
Le travail de nuit demande une organisation particulière. Anticiper, structurer sa tournée et gérer son énergie permet de travailler plus sereinement et de limiter la fatigue cognitive.
Objectif : optimiser ses nuits pour réduire la fatigue, le stress et la charge mentale.
L’organisation est la base d’une nuit sereine. Une bonne préparation te fait gagner du temps, de l’énergie, et réduit les erreurs quand la fatigue monte.
La nuit se gagne avant d’entrer dans le service.
Comme un sportif avant une compétition, on se prépare mentalement, physiquement et énergétiquement.
L’objectif : arriver stable, clair, ancré.
Avant même de penser au service, prendre 30 secondes pour faire un mini « scan » interne.
Se poser des questions simples mais puissantes :
Où en est-on physiquement ?
Observer :
niveau d’énergie (0–10)
tensions corporelles
douleurs éventuelles
sommeil des dernières 24–48h
Ce rapide état des lieux t’aide à anticiper ses limites.
On ne travaille pas une nuit de la même manière avec un 4/10 qu’un 8/10.
“Est-ce que j’ai besoin d’une sieste ?”
“Est-ce que j’ai assez mangé pour tenir ?”
“Est-ce que je suis hydraté ?”
“Est-ce que j’ai une émotion non digérée ?”
Ça paraît simple, mais les soignants passent souvent leur journée en mode automatique, sans s’écouter.
Le check-up, c’est :
Se mettre dans de bonnes conditions avant même de franchir la porte de l’hôpital.
Pas obligatoire, mais extrêmement efficace.
La sieste juste avant le départ agit comme un reset neurologique :
-baisse du cortisol
-augmentation de la vigilance
-réduction du risque d’erreurs
-meilleur contrôle émotionnel
-temps de réaction amélioré
Durée idéale :
20 min → rafraîchissante, sans inertie
40 min → récupératrice, sans entrer dans le sommeil profond trop longtemps
Au-delà de 45 minutes → risque de réveil brumeux + difficultés à se motiver et se rendormir le lendemain matin en rentrant du travail.
Le rituel, c’est une transition mentale :
On passe de la vie perso → au rôle de soignant nocturne.
Il doit être court, simple, efficace.
Cela paraît rien, mais ça change tout.
On arrive pas en stress, on se pose, on se centre
Les meilleures nuits commencent avec 0 pression à l’arrivée.
On repère:
- patients instables
- situations à surveiller
- fins de vie possibles
- perfusions en cours
- changements thérapeutiques
- points de tension potentiels
Ce scan rapide donne une vision globale avant de foncer dans l’action.
“Qu’est-ce que j’attends de ma nuit ?”
“Où sont mes zones rouges ?”
(ex : patient instable, famille anxieuse, agitation, risques de chute…)
Cette anticipation préventive diminue :
le stress, l’imprévu, les erreurs, la charge émotionnelle
On entre dans sa garde en pilote mental, pas en réacteur passif. Pour ma part, j’arrive toujours 20 minutes en avance aux vestiaires pour prendre le temps de me changer, de monter dans les étages, de discuter avec l’équipe de jour et ainsi prendre le pouls du service.
Chaque service a sa culture, son rythme, ses urgences. Mais une chose ne change jamais :
-une bonne nuit se construit avec un cadre solide + une flexibilité confortable.
Les premières minutes donnent le ton de la nuit.
C’est le moment où l’on prend les infos essentielles pour éviter les mauvaises surprises.
On check :
-état général
-conscience / agitation
-douleur
-perfusions en cours
-scope si présent
-respiration (très important la nuit)
-ambiance du service
On identifie immédiatement les “points chauds”.
-Vérifier le matériel
-sédations à ajuster (comme en cancéro/palliatifs)
C’est un réflexe vital :
-Vérifier que l’oxygène des patients soit bien mise, tubulures OK, débit correct, pousse-seringues programmés et sécurisés
-matériel essentiel prêt (aspiration, chariot d’urgence checké)
5 minutes de check → 30 minutes de galère en moins sur la nuit.
La nuit suit en général un rythme naturel en 5 temps.
Ce découpage aide les soignants à ne pas se sentir “noyés” dans 10h ou 12h de nuit.
-Administration des traitements du soir
-installation des patients
-Soins de nursing + soins de bouche
-prise de constantes si nécessaire
-gestion de la douleur
-rassurer les patients anxieux
C’est un moment où le service bouge encore pas mal avec des familles parfois encore présentes.
Le calme commence à s’installer.
C’est le meilleur moment pour :
-surveillance régulière (douleur, agitation, scope)
-vérifier les perfusions et pose des antibiotiques (la fameuse Tazo de minuit)
-petites tâches administratives
-ranger du matériel léger, refaire les stocks
-traçabilité et commande des stupéfiants
-effectuer les péremptions du chariot et commandes le cas échéant
On crée de la fluidité pour la suite de la nuit.
C’est LA fenêtre où le cerveau veut dormir.
Une étude scientifique sortie en 2020 dans la prestigieuse revue britannique Nature, appelée « The relationship between alertness and spatial attention under simulated shiftwork » a montré que les employés travaillant la nuit ont vu leurs performances cognitives et leur efficacité diminuer nettement dans les heures centrales de la nuit (entre 2h et 5h), avec des signes d’attention réduite et une probabilité plus élevée d’erreurs ou d’accidents à ces moments-là.
Donc si le service ne permet pas de se poser dans des lits ou transats, il faut :
-garder une activité légère (ne pas s’asseoir trop longtemps, car risque d’endormissement)
-hydratation régulière
-mini collation si besoin (protéine + index glycémique bas)
-faire une tâche simple mais active (rangement, tri, vérif chariots de soins et nursing)
-discuter avec les collègues pour se maintenir en alerte
-éviter les écrans ou livres → endormissement assuré
C’est aussi là que les patients appellent le plus pour douleur, anxiété, confusion.
Le jour commence à se lever, même s’il fait encore nuit dehors.
On fait habituellement :
-toilettes pour les patients dépendants qui ont un examen, bloc opératoire ou consultation de bonne heure (en général avant 9h pour avancer les équipes de jour)
-soins techniques (prise de sang, changement de perfusions, pansements qui se sont défaits pendant la nuit, mise en place des alimentations entérales, check des PSE, PCA…)
-prise des constantes + diurèses
C’est souvent ce tour-là où tout s’accélère car on ne veut pas laisser du travail à l’équipe de jour et une simple urgence ou patient qui chauffe donc hémocultures à prélever (en central et périphérique sinon c’est pas drôle) et l’on peut être submergé dans le timing.
Anticiper = réduire les risques.
-vérification finale du service, rangement du poste, tri du matériel utilisé
-transmissions claires et ordonnées (pas trop longues, pas trop vagues)
-petit retour personnel sur la nuit (ce qui a marché, ce qui a épuisé)
La nuit se passe bien quand on est en avance sur elle, pas quand on la poursuit.
C’est un des secrets des soignants expérimentés pour anticiper les imprévus.
-Anticiper les bilans
Ne pas attendre 5h30 pour préparer le matériel.
On peut déjà : préparer les tubes, vérifier les étiquettes, repérer les veines des patients compliqués
Remplir doucement la traçabilité avant d’être débordé
La pire erreur : écrire les transmissions à 6h quand on est épuisé et pressé.
On perd en qualité et en précision.
L’idéal :
-écrire au fil de la nuit (les transmissions écrites et la traçabilité des stupéfiants)
Quand on a un moment calme, préparer :
-chariot de soins, chariot de toilette
-sortir les soins pour l’équipe de jour
La nuit ne s’arrête pas à 7h ou 8h.
Le cerveau, lui, continue de tourner : images de la nuit, patients, douleurs, décisions, moments difficiles… et surtout l’adrénaline qui met du temps à retomber.
Cette phase est essentielle :
-Si on l’ignore, on porte sa nuit toute la journée.
-Si on la maîtrise, on récupère deux fois plus vite.
Voici le protocole Nightcare simple mais puissant.
En sortant du service — avant de monter dans la voiture, avant de checker son téléphone.
Prendre 2mn pour faire un micro bilan.
Qu’est-ce qui a fonctionné cette nuit ?
Exemples :
-bonne gestion du patient instable
-anticipation des bilans
-bonne coordination avec les collègues, bonne communication avec une famille
On s’est senti calme malgré la charge
Se valoriser car cela construit la confiance pro.
Qu’est-ce que j’améliore demain ?
Exemples :
revoir sa prise de notes
mieux gérer l’agitation d’un patient
boire plus d’eau
préparer mes chariots plus tôt
faire une sieste avant de partir
Pas de jugement. Pas de reproche. Juste progression.
Pourquoi c’est puissant ?
Parce que sinon le cerveau va ruminer toute la journée.
Ce micro rituel ferme la nuit.
Le but : sortir la nuit du corps.
Quand on passe 10h-12h dans une ambiance lourde, artificielle, avec des charges émotionnelles.
Il faut décharger avant de dormir.
C’est physiologique :
chute du cortisol
détente musculaire
transition symbolique “je sors du rôle de soignant”
coupure sensorielle avec l’hôpital
-yaourt nature
-fruit
-petite tartine complète
-mini bol d’avoine
-tisane
Objectif : apaiser le corps sans lancer une digestion lourde.
L’un des pires ennemis du sommeil post-nuit :
-la lumière bleue
-les messages
-les réseaux
-les vidéos
Le cerveau est déjà dans un état excité / fragile.
Un écran :
→ repousse encore plus la mélatonine
→ retarde l’endormissement
→ réactive le mental
→ empêche le cerveau de “poser la nuit”
Donc :
pas d’écran pendant 30–45 minutes en rentrant.
C’est l’un des conseils les plus importants pour mieux dormir après une nuit.
Le piège, c’est de ne pas savoir quoi faire de la journée, ou de vivre dans le flou.
Le cerveau adore la clarté.
Choisir l’un des deux modes :
◄ MODE 1 : “Je dors maintenant”
On se prépare mentalement à :
Se coucher en arrivant
dormir 4–6h
Se réveiller l’après-midi
faire une sieste courte plus tard si besoin
On programme son cerveau pour se mettre en veille.
Préparer:
- chambre dans le noir, température fraîche, rideaux + masque, téléphone en off
- hydratation légère
On envoie le message clair : “Je dors, c’est ma priorité.”
◄ MODE 2 : “Je tiens jusqu’au soir” (si on est en repos la ou les nuits suivantes)
Organiser sa journée pour :
tenir jusqu’à 20–21h
éviter l’effondrement à 15h
rester actif sans forcer
Planifier :
petite sieste de 20 min en fin de matinée si nécessaire
repas léger
activités douces (pas de sport lourd)
pas d’expositions fortes (shopping, bruit, trajets longs)
Le but : préparer un sommeil nocturne solide.
Avec tous ces éléments organisationnels et pratiques, on abordera et surmontera plus sereinement les nuits et on préviendra le risque de fatigue intense pouvant conduire au burn out.
On préviendra plus efficacement les risques cardiovasculaires inhérents au travail de nuit et on se sentira davantage accompli sur le plan professionnel car un bon soignant est un soignant reposé et en bonne santé.
Les soignants doivent montrer l’exemple en terme d'hygiène de vie afin que les patients puissent aussi s’identifier à eux et être plus en accord avec leur projet de soins.
La nuit crée un climat particulier dans le service. Le silence, l’intimité et le ralentissement de l’activité modifient profondément la relation soignant-patient et ouvrent souvent un espace de parole différent.
Objectif : renforcer la qualité relationnelle et la reconnaissance du rôle soignant de nuit.
La nuit n’est pas seulement une période de surveillance : c’est un moment où la parole se libère. Le silence, la baisse d’activité, l’intimité du service créent un climat unique.
L’écoute devient un acte thérapeutique en soi.
La nuit n’est pas juste « la même chose que le jour mais dans le noir ». Elle transforme la relation patient–soignant.
Elle crée une atmosphère où la parole circule autrement, plus doucement, plus sincèrement.
Moins d’agitation → le patient se sent plus disponible pour parler
Le jour, le patient n’a pratiquement aucun espace pour se poser intérieurement.
La nuit, tout s’apaise. Le service respire. Cette baisse d’agitation créé :
du silence, de l’intimité, un temps “hors du monde”,un climat où la personne se sent autorisée à se confier.
Le patient se dit :
“Il a le temps… Je peux lui parler.”
La solitude et la peur sont plus fortes la nuit → besoin de réassurance
Le soignant de nuit est la présence rassurante
La seule personne éveillée dans un monde endormi
Même un simple : « Je suis là, appelez-moi si besoin ». soulage une montagne.
C’est probablement la vérité la plus profonde du travail nocturne.
La nuit, il n’y a plus :
Le soignant de nuit se confronte à la relation humaine immédiate.
Il est :
Le patient teste, scrute, s’appuie sur nous
On devient, sans toujours s’en rendre compte, le phare dans la nuit.
Ce rôle crée une relation unique :
plus intime, plus vraie, plus profonde.
C’est pour cela que les confidences arrivent souvent la nuit :
L’écoute la nuit n’est pas la même qu’en journée :
—> moins de bruit, moins d’interruptions, plus de vulnérabilité, plus de vérité.
Pour que cette écoute soit aidante, professionnelle, et protectrice pour soi comme pour le patient.
La première chose qu’un patient ressent, ce n’est pas les mots. C’est la posture.
La nuit, l’émotion est amplifiée.
Donc :
Cette présence réelle dit sans mot :
“Je suis avec vous.”
Et souvent, c’est ça qui apaise plus que tout.
On peut être là 20 secondes… mais si notre présence est pleine, cela change tout.
C’est le piège de la nuit :
on a l’impression que l’on a plus de temps, donc les patients se confient beaucoup.
Mais nous, on doit gérer :
l’organisation
la sécurité du service…
Le bon équilibre :
-être disponible mais ne pas s’installer dans un “entretien” sans fin.
« Je suis là pour vous, dites-moi ce que je peux faire pour vous aider maintenant. »
On ouvre l’écoute, on cadre la durée, on préserves son énergie.
Même un échange de 40 secondes peut être thérapeutique si on est présent.
La reformulation est l’outil le plus puissant et le plus sous-estimé.
On analyse pas, on ne conseille pas. on ne juge pas. On montre qu’on a entendu.
« Donc si je comprends bien, la douleur vous inquiète surtout au moment de respirer ? »
« Si je vous suis, ce qui vous angoisse ce soir, c’est l’idée d’être seul ? »
La reformulation :
Et le patient, en se sentant vraiment compris, se détend.
Ce point est fondamental.
Valider une émotion, ce n’est pas dire :
“Vous avez raison d’avoir peur.”
“C’est normal d’être comme ça.”
“Ça va aller.” (souvent vécu comme faux)
Valider une émotion, c’est reconnaître le vécu du patient, pas la logique de sa peur.
« Je vois que c’est difficile pour vous ce soir. »
« Je comprends que la douleur vous inquiète. »
« C’est un moment qui peut être vraiment éprouvant. »
Cela n’alimente pas l’angoisse mais montre que l’on accueille ce qu’il vit.
Et cette validation, parfois en une phrase, fait chuter l’adrénaline émotionnelle.
Grosse erreur classique :
promettre ce qu’on ne peut pas garantir pour calmer un patient.
Exemples à éviter :
❌ « Je reste avec vous toute la nuit. »
❌ « Je vous promets que vous n’aurez plus mal. »
❌ « Personne ne tombera, ne vous inquiétez pas. »
Les promesses impossibles créent de la déception… et de la perte de confiance.
À la place, donner un cadre réel et rassurant :
✔ « Je vais repasser vous voir régulièrement. »
✔ « Vous n’êtes pas seul, je suis là cette nuit. »
On rassure sans mentir. On crée un espace sûr sans s’épuiser.
On reste professionnel et humain à la fois.
La nuit n’a pas besoin de grandes théories pour être humaine.
Très souvent, ce qui apaise un patient, ce qui le rassure, ce qui lui redonne un peu de courage… ce sont des gestes minuscules, mais faits avec intention.
C’est cela, la magie du soin nocturne :
-moins de bruit, moins d’agitation → plus de place pour la délicatesse.
Voici les gestes simples qui ont un impact énorme quand la nuit est longue.
Cela paraît bête.
Mais pour un patient qui passe des heures dans la même position, qui a mal au dos, qui transpire, ou qui ne peut pas se redresser seul, c’est un luxe immense.
Ajuster un oreiller, c’est dire :
“Je vois votre inconfort.”
“Je prends soin de vous.”
“Votre confort compte.”
La sensation de relâchement qu’un patient ressent juste après que l’on replace son oreiller… C’est souvent plus efficace qu’un antidouleur léger.
Et la nuit, ce geste prend encore plus de valeur :
silence + immobilité + vulnérabilité = impact émotionnel multiplié
La nuit, le froid est un des premiers déclencheurs d’inconfort.
Un patient qui grelotte ne dort pas, s’agite, appelle, angoisse, se confond.
Remettre une couverture, c’est :
C’est aussi un geste symbolique très fort :“Je te protège.”
Un simple geste → effet apaisant instantané. Certaines nuits, cela évite 3 appels derrière.
C’est trivial.
Mais quand on est malade, faible, douloureux, alité…
Un verre d’eau peut devenir un acte de soin à part entière.
La déshydratation, même légère :
augmente la douleur, augmente l’anxiété, accentue la confusion, provoque des maux de tête
Proposer un verre d’eau, surtout la nuit, c’est :
prévenir l’inconfort, créer un lien, répondre à un besoin basique
donner quelque chose de tangible à un patient qui perd le contrôle
Et parfois, c’est juste la bienveillance qui passe dans ce geste.
La nuit, le patient ne veut pas “déranger”.
Il ne dira pas :
“La chemise de nuit me serre trop.”
“La tubulure tire sur mon bras.”
“La sonde me fait mal.”
“Le pansement tire la peau.”
“Ma perfusion me lance.”
Parfois on distingue un froncement de sourcil, un micro-mouvement, un soupir.
Vérifier :
perfusions / poches
pansements
position d’un bras coincé
Cela paraît simple, mais l’effet :
C’est du micro-soin, mais du soin vrai.
Parce que la nuit :
tout est amplifié, tout est plus lent, tout est plus vulnérable, tout est plus intime
Le patient n’a plus ses repères.
Il n’a plus sa famille, plus le médecin, plus l’agitation pour le distraire.
Il a nous.
Le patient pense souvent :
-« Il ne m’a pas oublié »
-« Je suis en sécurité »
-« Je compte »
Et cela vaut toutes les paroles du monde.
La nuit permet une relation plus authentique : moins de bruit, moins d’intermédiaires, plus de temps réel avec les patients.
La confiance nocturne n’est pas la même que celle du jour. Le patient est plus vulnérable, plus sensible, plus dépendant.
C’est souvent nous — soignant de nuit — qui deviennent leur repère, leur phare, leur filet de sécurité.
Et cette confiance, on la construit par des micro-attentions, des gestes doux et une manière d’être.
.
La nuit, tout est plus flou pour le patient. Il a moins de repères visuels, moins de contrôle, et souvent plus d’anxiété.
Si on touche son bras, son lit, son cathéter sans prévenir → il peut sursauter, se crisper, s’inquiéter.
La clé :
Toujours expliquer, même brièvement.
Exemples :
« Je passerai plusieurs fois dans la nuit à minuit, 2h et 6h»
« Je prendrai votre tension demain matin. »
« Est-ce que votre tête de lit est à la bonne hauteur?»
« Je dois vous faire une prise de sang à 6h pour surveiller votre potassium»
C’est rapide, doux, clair.
Et ça dit au patient :
- « Vous gardez le contrôle »
- « Vous êtes en sécurité »
Expliquer, c’est un acte de respect. Et le respect construit la confiance.
La nuit, le silence est profond et notre entrée peut surprendre.
Un patient endormi, somnolent ou anxieux peut vivre notre apparition comme intrusive s’il n’a pas été prévenu.
Le geste simple : toquer doucement ou dire son prénom avant d’entrer, voix basse : « Mme X, c’est Solène. J’entre. » « Monsieur Y, je viens pour votre traitement. »
C’est une mini-formalité, mais son effet est énorme :
On évite le stress, on respecte l’intimité, on montre de la considération, on introduit
sa présence avec douceur
Même dans une chambre double, prévenir calmement change tout.
Et on donne l’image d’un soignant délicat, attentif, humain.
La nuit n’a pas la même cadence que le jour. On peut être débordé, en stress, en sous-effectif…
Mais notre attitude doit rester posée, même si notre cerveau est en sprint.
Les patients perçoivent le moindre signe :
- un geste brusque
- une parole sèche
- pas une agitation inutile
- pas de “je suis pressé”
—-> un soignant calme apaise / un soignant stressé contamine l’angoisse
Même si tu passes 20 secondes dans la chambre, fais-le à un rythme humain : geste lent mais efficace, voix douce, respiration calme, regards rassurants, mouvements cohérents
Ce n’est pas du “slow motion”. C’est du soin maîtrisé.
Le patient se dit :
« Il sait ce qu’il fait »
« Je peux me reposer sur elle »
Et ça, c’est la confiance la plus solide.
La nuit, les soins techniques prennent une autre dimension.
Il fait sombre, les patients sont fatigués, l’ambiance est fragile…
Et c’est précisément là que la relation se tisse le plus facilement.
L’idée :
—-> transformer chaque acte de soin en moment de présence.
Pas plus long, pas plus compliqué, juste plus humain.
La prise de constantes peut être un moment froid, mécanique, silencieux.
Mais la nuit, le moindre mot rassurant fait tomber la tension.
On peut simplement raconter ce que l’on fait :
« Je mets le brassard, ça va serrer un peu » ou bien « je vous prends votre bras, promis je vous le rends » toujours un d’humour qui passe bien.
“Je prends votre température dans l’oreille” (bien préciser dans l’oreille) on sait jamais pour les personnes âgées et ne pas hésiter à faire de l’humour sur cela.
“Votre tension est correcte, vous pouvez vous rendormir”.
On parle doucement, sans réveiller complètement, mais juste assez pour qu’il sache que :
« Quelqu’un veille »
« On s’occupe de moi même quand je dors »
Cette parole légère rend le soin moins intrusif, plus chaleureux, plus digne.
La nuit, un geste imprévu peut être vécu comme une agression même si c’est un soin banal. Et surtout les patients présentant des troubles cognitifs et démences.
Donc on prévient toujours :
« Je vais bouger votre bras» « Je rince votre cathéter » « Je décolle doucement le pansement»
« Je vais vous retourner un peu, pour que vous soyez mieux installé»
Le patient est un sujet, pas un objet de soins. On est pas là pour “faire vite”, mais
pour “faire bien”.
Beaucoup de soignants oublient ça. Pourtant, c’est un outil incroyable.
Quand un patient nous aide, respire calmement, se laisse mobiliser, fait un effort malgré la douleur, le fait de le reconnaître verbalement nourrit la relation.
Exemples :
« Merci, vous m’avez super bien aidé» « Vous avez été courageux, bravo»
« Vous bougez très bien, ça va nous faciliter »« Merci de votre patience, vous êtes top»
À n’importe quelle heure, ces mots font un effet énorme :
→ ils redonnent de la dignité
→ ils valorisent
→ ils apaisent
→ ils connectent à quelque chose de positif
→ ils donnent confiance pour la suite
C’est un soin émotionnel masqué en simple phrase.
Cette phrase, c’est un médicament à elle seule. La solitude, l’angoisse, les pensées
sombres…
La nuit, tout s’amplifie. Dire au patient :
« Je suis là toute la nuit, appelez si besoin» ou « Vous n’êtes pas seul, je passe régulièrement»
c’est :
-réduire l’angoisse
-éviter les appels paniqués
-calmer la rumination
-restaurer un sentiment de sécurité
Même un patient qui n’appelera jamais…respirera mieux après cette phrase.
Parce que la nuit :
le silence agrandit les émotions
la vulnérabilité est maximale
l’absence des proches pèse
la peur ressort
la notion du temps disparaît
L’humanisation, ce n’est pas un “supplément”.
C’est ce qui maintient le patient ancré dans :
un lien, une présence, une relation, un espace sécurisé
Le soin technique devient alors un soin global, plus doux, plus respectueux, plus efficace.
La nuit rapproche.
Tout invite à une relation plus intime, plus humaine.
Et c’est magnifique. Mais c’est aussi un terrain glissant :
On est fatigué; moins encadré, plus exposé émotionnellement, plus disponible affectivement
souvent seul à gérer des situations lourdes
La juste distance, c’est l’équilibre entre présence chaleureuse et cadre professionnel qui nous protège.
La chaleur humaine est essentielle la nuit : une voix douce, un mot gentil, un regard rassurant.
Mais devenir familier, c’est autre chose : tutoyer involontairement, se confier comme à un ami, rentrer dans des sujets très personnels, accepter une proximité émotionnelle trop forte, laisser des limites floues…
La règle d’or :
-être présent, pas intime.
Exemples trop familiers (à éviter) :
« Vous savez, moi aussi j’ai vécu ça… »
« Oh vous inquiétez pas, ça va aller. »
« Vous pouvez tout me dire. »
On accompagne sans créer une fusion relationnelle.
On reste une présence stable, pas un confident personnel.
C’est LE piège du soignant la nuit :
le patient parle, se confie, pleure, s’effondre et on a envie de porter ça pour lui.
La frontière est simple :
On accueille la souffrance, on ne la prend pas sur soi.
Comment ?
Mais on évite de :
❌ s’impliquer émotionnellement comme un proche
❌ absorber son chagrin
❌ se sentir responsable de son apaisement total
❌ rester trop longtemps en conversation émotionnelle
❌ repenser à la situation toute la journé
La phrase pro qui aide à ne pas porter :
« Je suis là pour vous accompagner du mieux que je peux. »
→ on est un soutien, pas le sauveur
C’est exactement ce qui protège notre équilibre émotionnel.
J’ai connu plusieurs collègues qui se laissaient submerger par la prise en charge de patients en fin de vie en ne voulant pas quitter la chambre afin d’être là au moment du décès, j’en ai vu pleurer, j’en ai vu se rendre aux obsèques des patients, rentrer dans l’intimité des familles. Je ne blâme pas du tout cela et c’est aussi une manière de fonctionner en tant que soignant mais le risque de surplus émotionnel est majoré même si cela peut donner un sens à la prise en charge globale du patient qui déborde même après son décès. Il faut cependant connaître parfaitement ses limites et rester dans l’empathie et non la compassion.
La nuit rapproche, oui. Mais on est pas là pour faire une veillée. On a un service
entier à sécuriser.
Il faut savoir clore une conversation, même touchante, même importante, quand :
-un autre patient a besoin
- on doit surveiller un perfusion qui finit
- on doit garder sa vigilance
- on commence à fatiguer
- la relation devient trop longue ou émotionnellement lourde
On peut le faire avec douceur.
Exemples:
« Je reste encore une minute avec vous, puis je dois faire un tour dans le service. »
« Je reviens vous voir un peu plus tard. »
« Je vous laisse reposer maintenant, mais je suis là si besoin. »
« Je dois passer voir les autres patients, mais je n’oublie pas ce que vous m’avez dit. »
On cadre, on ferme avec respect, on reste humain.
Ce n’est pas rejeter. C’est protéger l’ensemble du service… et soi-même.
Parce que :
✔ La fatigue nous rend plus perméable
✔ Les émotions des patients sont plus fortes
✔ Le silence crée une illusion de proximité
✔ La solitude nous pousse à être plus disponible
✔ Les histoires de vie peuvent atteindre plus profondément
✔ La nuit favorise les confidences et les transferts émotionnels
On doit rester humain, mais ne jamais devenir le réceptacle émotionnel de tout le service.
La juste distance, c’est cela :
présence + chaleur + cadre + limites.
(Décès, angoisse, solitude, agitation, détresse psychologique)
Les nuits réservent les moments les plus lourds émotionnellement : fin de vie, détresse, silence pesant…
La nuit amplifie tout :
la douleur, le silence, les pensées, la solitude.
C’est exactement là que surgit l’angoisse : brutale, irrationnelle, incontrôlable parfois.
L’objectif n’est pas de “convaincre” le patient que tout va bien. De lui redonner un ancrage, un souffle, un repère.
Voici les outils clés :
Quand quelqu’un panique, son système nerveux s’emballe :
respiration rapide, Tachycardie, sueurs froides, pensées négatives, crispation musculaire
On peut le ramener à lui-même par une respiration guidée simple.
Parler doucement, voix basse :
« Inspirez avec moi… 1…2…3…
Gardez… 1…2…
Et soufflez lentement… 1…2…3…4… »
La respiration guidée, c’est le reset naturel du système nerveux.
L’angoisse se nourrit du flou
le temps, les bruits, les sensations corporelles, tout devient énorme.
Notre mission : ramener de la clarté.
Avec des phrases courtes, jamais techniques, jamais compliquées.
Exemples :
« Votre respiration est rapide parce que vous êtes anxieux, ça arrive souvent la nuit. Vous êtes en sécurité. »
« Votre douleur peut augmenter dans le calme, je suis là pour vous aider à la gérer. »
« Vous n’êtes pas en danger. C’est une réaction du corps au stress. »
« Vous êtes dans votre chambre, je suis juste à côté. »
Le “simple et doux” est plus thérapeutique que le “détaillé et médical”.
On ramène un repère pour réduire le flou.
On donne une explication → le cerveau baisse d’un cran.
L’angoisse nocturne part souvent à l’assaut du futur :
“Et si j’étouffe ?”
“Et si je mourais ce soir ?”
“Et si personne n’entendait ?”
“Et si je refais une chute?”
“Et si mes symptômes s'aggravaient ?”
Notre rôle, c’est de ramener le patient au présent, là où il est en sécurité.
Quelques outils :
L’ancrage sensoriel
« Posez vos mains sur le drap, sentez sa texture.
Regardez-moi. Vous êtes ici. Vous êtes en sécurité. »
L’ancrage corporel
« Votre respiration ralentit déjà. Sentez l’air entrer et sortir »
L’ancrage spatial
« Vous êtes dans votre chambre. Il est 3h du matin. Je suis juste là avec vous . »
Petit à petit, on coupe la spirale catastrophique.
C’est peut-être la phrase la plus puissante pour un patient anxieux.
La nuit, ils ont l’impression d’être :
-oubliés, seuls, abandonnés, hors du monde, en danger s’ils ferment les yeux
Dire :
« Je repasse dans 30 minutes pour vérifier que tout va bien. »
ou
« Je fais un tour du service et je reviens vous voir après. »
→ ça casse leur peur d’être seuls
→ ça crée un engagement concret
→ ça redonne un repère temporel
→ ça rassure sans promettre l’impossible
→ ça leur permet souvent… de s’endormir
Le simple fait de savoir que l’on revient apaise 80 % des angoisses nocturnes.
Cela permet de gérer sans rester 10 minutes dans la chambre.
Les exercices de respiration guidée et de recentrage présentés ici sont des outils efficaces pour apaiser une angoisse nocturne fonctionnelle, liée au stress, à la fatigue, à la solitude ou à la charge émotionnelle du travail de nuit.
Cependant, toute angoisse survenant la nuit ne doit pas être automatiquement considérée comme “psychologique”.
Certaines sensations ressenties comme de l’angoisse peuvent en réalité être le signe d’une pathologie sous-jacente ou d’une décompensation :
-trouble cardiaque (palpitations, dyspnée, malaise), trouble respiratoire, hypoglycémie, trouble métabolique,
-sevrage (nicotine, alcool, benzodiazépines…), ou encore début de trouble anxieux sévère ou dépressif.
Avant de s’appuyer durablement sur des techniques de respiration ou de relaxation, il est donc essentiel de s’assurer que ces symptômes ont été évalués médicalement, en particulier :
-s’ils sont récents ou inhabituels, s’ils s’aggravent, s’ils s’accompagnent de signes physiques marqués ou s’ils perturbent fortement le sommeil et la vie quotidienne.
La respiration guidée ne remplace jamais un avis médical.
Elle est un outil d’accompagnement, pas un moyen de masquer un symptôme qui mérite d’être exploré.
Les patients confus la nuit, c’est un grand classique :
-démence, désorientation, sundowning (changement de comportement au coucher du soleil chez les patients alzheimer et autres troubles neurocognitifs), délirium tremens, hypoxie, douleur, rétention d’urines, anxiété…
La nuit, tout peut déraper très vite si tu n’as pas la bonne posture.
L’objectif n’est PAS :
❌ de raisonner
❌ de convaincre
❌ de forcer
L’objectif est :
-de les apaiser,
-de les sécuriser,
-de les reconnecter doucement à la réalité.
Voici les piliers :
Quand quelqu’un est confus ou agité, son cerveau est en surcharge.
Parler vite = agression pour son système nerveux.
Ta voix devient un outil thérapeutique.
Parler lentement, calmement, phrases courtes
sans donner trop d’informations d’un coup
ton grave, stable, rassurant
Un patient confus doit nous voir.
S’il ne nous voit pas, il nous perçoit comme une menace.
Position idéale :
-face à lui
-à sa hauteur (pas debout au-dessus)
-légèrement de côté, jamais frontal “en combat”
-mains visibles, gestes doux
regard calme et stable
On se place dans son champ de vision pour l’aider à s’ancrer.
Ne JAMAIS :
❌ arriver derrière
❌ toucher sans prévenir
❌ être abrupt
→ cela déclenche l’agitation immédiatement.
Le noir total désoriente, amplifie les angoisses, transforme les ombres en menaces.
Un patient confus interprète tout :
la luminosité change → un danger
un bruit faible → un ennemi
une ombre → une personne dans la chambre
Le bon compromis :
une veilleuse douce —>une lumière indirecte —> pas de spot violent
Juste assez pour qu’il voit la chambre et notre visage.
Cela baisse : la confusion, l’agitation, la peur de “ne pas comprendre où il est”
Le rapport de force est LE piège.
Plus on veut contrôler → plus il s’agite.
Plus on s’énerve → plus il devient dangereux pour lui et pour nous.
Plus on veut “raisonner” → plus il se sent attaqué.
Le secret :
ne jamais entrer dans la lutte = toujours rester en guide, pas en adversaire.
Exemples de phrases :
« Je ne suis pas là pour vous empêcher. Je suis là pour vous aider. »
« On va faire ça ensemble, doucement. » « Je comprends que vous soyez perdu, je reste avec vous. »
On désamorce , on ne s’oppose pas.
Et surtout, tu te rappelles :
ce n’est pas volontaire, c’est une démence, une souffrance, pas un caractère
La distraction est un outil magique, sous-utilisé, et pourtant ultra efficace en confusion nocturne.
On détourne l’attention du “focus dangereux” (vouloir se lever, arracher la perf, aller“chercher sa femme”, etc.)
On l’emmène vers quelque chose de neutre et sensoriel. Voici les distractions les plus efficaces :
L’eau
Proposer : un verre d’eau, une paille, humidifier les lèvres
Cela recentre, apaise, ancre dans le corps.
Toilette du visage
Passer une lingette fraîche ou une compresse d’eau tiède/froide :
reconnecte au corps
apaise immédiatement
crée une sensation de “reset”
Très utile pour les patients très agités ou ceux en délire hyperactif.
Discussion simple
Lui poser une question banale :
« Comment vous vous sentez là ? »
« Vous avez un peu froid ? »
« Je vais arranger vos oreillers, d’accord ? »
Pas de questions abstraites ou trop complexes.
On reste sur le concret, le présent.
Redirection douce
« Venez, on va s’asseoir deux minutes »
« On va remettre la couverture, vous serez mieux»
« Restez avec moi, je vais vérifier votre perfusion»
Tout ce qui l’oriente vers un geste concret fonctionne très bien.
La nuit transforme l’hôpital. Les couloirs se vident. Les bruits se raréfient.
Les heures deviennent longues et les patients se retrouvent face à eux mêmes
La nuit amplifie tout : les peurs, les regrets, les douleurs, les pensées…
Et un patient déjà vulnérable peut se sentir abandonné, même si objectivement il est pris en charge.
Dans ce contexte, le soignant de nuit devient souvent le seul repère humain disponible.
Et la puissance de cette présence est beaucoup plus grande qu’on ne l’imagine.
Le jour, le patient est entouré :
famille, soignants, examens, repas, passages réguliers.
La nuit :
→ plus rien.
→ le silence total.
→ le temps qui s’étire.
→ les bruits du bâtiment qui deviennent inquiétants.
→ les douleurs qui se réveillent.
→ les pensées qui tournent en boucle.
Même un patient habituellement solide peut se sentir : abandonné, en danger, oublié, “de trop”, perdu dans le noir
C’est un moment où l’être humain se retrouve face à lui-même, sans distraction, sans soutien…
Et c’est là que notre présence devient un réel soin émotionnel.
On est juste là.
Et cela suffit souvent à maintenir un patient à flot.
C’est l’une des vérités les plus sous-estimées du travail de nuit.
Ce qui apaise, ce n’est pas forcément :
une grande discussion
une explication complexe
Ce qui apaise vraiment, c’est :
✔ notre présence
✔ le ton de notre voix
✔ notre calme
✔ le sentiment que “quelqu’un veille”
✔ un geste concret
✔ réinstaller proprement le lit
✔ vérifier doucement une perfusion
✔ replacer la sonnette à portée
Ces petits gestes, faits en 30 secondes, peuvent littéralement :
→ calmer un épisode d’angoisse
→ prévenir une crise de panique
→ éviter une agitation nocturne
→ permettre un retour au sommeil
→ créer une stabilité émotionnelle durable
Parce qu’à ce moment-là, on incarne quelque chose de fondamental :
= ula preuve que le patient existe encore pour quelqu’un.
La nuit, les décès ont une intensité particulière.
Il n’y a pas le bruit du jour, pas l’agitation, pas les couloirs pleins… juste nous, le patient, parfois une famille, parfois personne.
C’est un moment délicat, humainement dense, qui marque.
Et pourtant, c’est aussi un moment de soin, au sens le plus noble du terme.
On peut l’aborder en quatre dimensions.
L’accompagnement de fin de vie la nuit demande trois qualités essentielles :
douceur, calme, présence.
Douceur dans les soins
Les derniers gestes doivent être les plus respectueux.
On ajuste une perfusion, On humidifie la bouche, on replace un oreiller, on lisse les draps…
On touche comme si la peau était plus fragile que jamais.
Même quand le patient ne répond plus, la douceur est un langage.
Voix calme
On annonce ce que l’on fait, même si on sait qu’il n’entend peut-être plus. Parce que c’est un acte de respect.
Exemples :
« Je suis là… je vérifie que vous êtes bien. »
« Je reste avec vous quelques instants. »
Le calme apaise tout l’environnement.
Présence, même silencieuse
La présence suffit. Il n’y a pas toujours de mots. Mais le fait d’être là évite que la
personne parte seule dans l’indifférence.
La nuit, être là devient un soin à part entière.
Quand une famille est là la nuit ou arrive en urgence, elle est souvent :
-épuisée, sous le choc, perdue, en hyper émotion, en recherche de repères
Notre rôle n’est pas de consoler, ni de “trouver les mots justes”. C’est d’être un point d’appui.
Accueillir l’émotion sans jugement
Larmes, silence, colère, effondrement… tout est normal.
On accueille sans analyser, sans raisonner, sans minimiser.
Parfois, juste un hochement de tête doux suffit.
Dire simplement ce qui s’est passé
-Pas de grands discours.
-Pas de phrases toutes faites.
-Pas de justification excessive.
Faire des phrases simples :
« Elle s’est éteinte doucement. »
« Il n’a pas souffert dans ses derniers instants. »
« J’étais avec elle quand sa respiration s’est arrêtée. »
Clarté + simplicité = sécurité émotionnelle.
Parler lentement, ne pas presser
La famille vit un moment hors du temps.
On donne le rythme le plus doux possible :
pauses, regards, respirations calmes.
Un décès touche toute l’équipe, même si chacun réagit différemment. Entre
collègues, dire ::
« C’était dur » « Ça m’a pris aux tripes »
« J’ai eu du mal à gérer la sœur, le frère, le mari… »
Cela prévient l’accumulation et cela protège.
Prendre 1 minute après pour souffler
Une simple minute dans le poste, en silence, en respirant profondément…
ça permet de réinitialiser le système nerveux.
Ne jamais enchaîner directement sur autre chose sans cette micro-pause.
Reconnaître la difficulté de l’instant
« C’était un moment intense. » permet de valider l’expérience et d’éviter que
quelqu’un porte seul la charge émotionnelle.
Cette reconnaissance mutuelle soude une équipe et évite le burn-out.
S’accompagner soi-même, c’est la dimension la plus négligée.
Les soignants de nuit voient des choses très fortes, très silencieuses, très intimes…
et ils rentrent chez eux seuls avec ça, dans une voiture qui roule parfois encore dans
la pénombre.
Ne pas minimiser ce que l’on ressent
Dire “ça va” machinalement, ça ne sert à rien.
On a le droit d’être touché, d’être remué, d’être fatigué émotionnellement.
Reconnaître le ressenti = première étape pour ne pas le subir.
Éviter de rentrer tout seul avec ça
On peut :
-en parler à une collègue comme on a dit
-le dire en deux phrases dans le vestiaire
-l’écrire en transmission
en parler à un proche si c’est possible
Ne rien dire du tout → cela s’accumule → cela pèse beaucoup plus lourd.
Le travail de nuit est souvent invisible pourtant indispensable.
Il faut revaloriser cette place et ce module participe à cette reconnaissance.
Le travail de nuit, « C’est un métier dans le métier » : moins de ressources, moins de renforts, plus d’imprévus, plus d’intuition, plus de présence humaine.
La nuit, on devient à la fois : infirmier, urgentiste improvisé, psychologue du moment, pilier émotionnel et garant de la continuité des soins.
Voici les responsabilités spécifiques qui font la vraie valeur du soignant de nuit.
La nuit, on est les yeux et les oreilles du service.
On relie tout :
respiration,
saturation
colorations
état de conscience
agitation
douleur
diurèse
variations de scope
signes discrets qui passent inaperçus le jour
On analyse, compare, anticipe et repère les micro-signes avant qu’ils n’explosent.
La nuit, on voit l’évolution réelle du patient, sans filtre.
La nuit, on doit souvent :
-décider si un signe est inquiétant ou non
-appeler ou ne pas appeler le médecin
-adapter un protocole pour éviter une décompensation
-juger si un patient peut attendre ou doit être vu immédiatement
-changer un pansement, ajuster un traitement, surveiller plus étroitement, prévenir une aggravation
L’absence de médecin sur place nous force à :
-penser deux coups d’avance
-structurer mentalement chaque situation
-garder ton sang-froid même quand tout s’emballe
La nuit, les effectifs se limitent souvent à 1 infirmier, 1 aide-soignant, parfois un
interne pour toute la structure qui n’a pas beaucoup d’expérience
Avec de la chance, un médecin d’astreinte joignable au téléphone et qu’il faut éviter
d’appeler après minuit pour ne pas subir des brimades mal venues … et c’est tout.
Et pourtant, on doit gérer :
détresses respiratoires
douleurs aiguës
agitation sévère
chutes
hémorragies
perfusions qui lâchent
transferts urgents
appel des familles
SAMU ou réa si urgence vitale
De manière non exhaustive :
-préparer les chariots
-vérifier les stocks
-anticiper les bilans
-faire les transmissions structurées
-stabiliser les patients compliqués avant le jour
-ranger le matériel
-finaliser les traitements du matin
-laisser le service “propre” et organisé
Le matin, les équipes gagnent des heures grâce au travail des nuits.
C’est la continuité invisible… et indispensable.
La nuit crée quelque chose que le jour ne crée pas : une forme de famille improvisée.
Moins nombreux = plus soudés.
Moins encadrés = plus autonomes.
Moins de ressources = plus débrouillards.
Voici les 4 forces uniques des équipes de nuit :
Cohésion plus forte
La nuit, on travaille réellement ensemble.
Pas de “petits îlots” comme parfois le jour.
Quand une situation tombe, on est deux ou trois à la gérer… et ça crée des liens.
La cohésion nocturne, c’est : solidarité, confiance, communication instinctive, humour salvateur
C’est ce qui fait tenir quand il est 4h du matin et que tout est lourd.
Solidarité spontanée
La nuit, un collègue est en galère ? On l’aide
On voit qu’il est en train de s’effondrer émotionnellement ? On le soutient
On sent que quelqu’un a vécu une situation dure ? On prend 10 secondes pour lui demander comment il va.
Cette solidarité est naturelle, immédiate, sincère.
Le jour, elle existe aussi, mais elle est diluée dans l’agitation. La nuit → elle devient vitale.
Polyvalence
Le soignant de nuit doit être performant niveau technique, relationnel,
organisationnel , gestion des urgences, logistique, administratif, improvisation,
gestion des tensions, surveillance rapprochée, soins lourds, gestion émotionnelle.
Lecture clinique fine (moins de machines, plus d’observation)
-un changement de respiration
-une pâleur anormale
-un silence trop profond
- des marbrures
-une agitation inhabituelle
-une odeur particulière (infection, acétone…)
-un comportement minime qui n’est pas “comme d’habitude”
C’est de la clinique pure, presque intuitive.
Les transmissions de 7h peuvent être un moment tendu.
La clé : être structuré, factuel, et bienveillant.
1. Situation : “Chambre 12, Mme X, entrée pour AEG sur néo du colon, porteur d’une colostomie…”
2. Faits de la nuit : gestes, soins, traitements réalisés.
3. Évolution / surveillance : paramètres, douleur, agitation, diurèse.
4. Points de vigilance : ce qui peut se compliquer dans la matinée.
Court. Clair. Professionnel
La relation jour/nuit est souvent source de crispations :
fatigue, incompréhensions, charge différente, impressions d’injustice, pression de l’organisation…
Le but ici, c’est de donner aux soignants des outils de communication simples, qui évitent les conflits inutiles et protègent l’énergie mentale.
Beaucoup de soignants de nuit tombent dans ce piège :
→ vouloir expliquer chaque détail pour éviter un reproche.
Mais trop se justifier, c’est :
-montrer qu’on se sent coupable
-donner l’impression qu’on a mal travaillé
-renforcer le stress relationnel
La règle est simple : relater les faits.
Pas besoin de roman. Pas besoin de se défendre.
Exemple :
« Mme X a été très douloureuse de 2h à 4h, j’ai adapté les antalgiques selon le protocole... »
Quand on est fatigué, on peut vite glisser dans le ton : exaspéré, défensif,
autoritaire, cassant.
Le secret = ne parler qu’en faits..
Pas en émotions, pas en ressentis, pas en jugement.
Faits = neutres → impossible de les transformer en conflits.
Exemple :
❌ « J’en peux plus, c’était n’importe quoi ! »
✔ « On a eu deux chutes potentielles et une agitation sévère. »
Le factuel protège ton calme et ton professionnalisme.
On a parfois tendance à “gonfler” une nuit difficile pour être compris.
Mais dramatiser crée:
anxiété chez l’équipe du matin, tension inutile, sentiment de chaos
Le bon ton : calme + clair.
Exemple :
« Cette nuit, Mme P. a désaturé à 91% sous 1 litre, j’ai augmenté l’O₂ à 2 litres. Elle est stable maintenant à 97%»
On explique, on a rien à justifier.
C’est LE moment où beaucoup explosent.
La clé, c’est de désamorcer, pas de s’opposer.
Un exemple de situation possible :
« Monsieur J. a chuté pendant le tour de 6h, avec plaie à l’arcade, le médecin est venu lui faire des points de sutures, cela a pris 30 mn, ensuite Monsieur T. a arraché sa SNG, je lui ai reposé dans la foulée, j’ai programmé une radio thoracique. En revanche, je n’ai malheureusement pas eu le temps de faire la prise de sang de Mme H. pour son INR »
L’équipe de jour comprendra en grande majorité mais dans de rares cas, on peut se prendre des réflexions du genre « je n’ai pas le temps car j’ai un tour très lourd et le médecin va vouloir le résultat rapidement dans la matinée, donc ce n’est pas mon problème si tu n’as pas eut le temps, il fallait mieux t’organiser ou alors tu restes après les transmissions pour lui faire.. »
Dans ce cas, on peut répondre que ce n’est pas une urgence absolue et que la continuité des soins fait partie des missions de jour comme de nuit et ne pas hésiter pas à désamorcer avec le cadre du service pour ne pas rester sur une tension pérenne.
Car en tant que soignant :
On reste professionnel, on ne dénigre personne, on peut recadrer subtilement
On rappelle la notion d’esprit équipe. On fait retomber la tension. On calme le jeu, on reste digne.
Un bon climat, ça ne se crée pas avec des réunions. Cela se crée avec des gestes simples, répétés.
Saluer, sourire, rester courtois même fatigué
La base. Mais tellement puissante.
Les équipes du matin arrivent souvent stressées, pressées, sous pression.
un sourire, un “Bonjour, ça va ?”, une posture calme
→ cela apaise.
→ cela met tout le monde dans le bon mood.
→ cela évite des tensions qui n’avaient aucune raison d’exister.
Et toi aussi, ça t’aide à sortir de la nuit en douceur.
Un mot gentil de temps en temps : ça fait un bien fou
« Merci pour hier, les chambres étaient nickel. » « Vous aviez bien anticipé les bilans, ça m’a sauvé la nuit. »
« Merci pour votre boulot, ça se voit. »
Ça coûte zéro. Ça construit énormément :
-confiance
-respect
-coopération
-sentiment d’appartenance
Les équipes du matin ont aussi leurs galères.
Être reconnu → ça change tout.
Dire quand une journée nous a facilité la nuit
C’est un secret que presque aucun service n’utilise.
Mais quand on le fait, ça transforme réellement l’ambiance jour/nuit.
Exemple :
« Merci pour la perfusion de la chambre 203, ça m’a avancé dans le tour »
« Vos transmissions étaient impeccables, j’ai gagné 20 minutes. »
On récompense les comportements positifs →
Les journées ont envie de le refaire →cela crée un cercle vertueux.
C’est littéralement l’un des outils relationnels les plus puissants.
Transmissions claires, sans jugement
Explications factuelles sans justification excessive
Reconnaître le travail des collègues de jour
Dire non sans agressivité si la demande est incohérente
-Revendiquer sa place (sans conflit)
-Proposer des idées d’amélioration
-Noter les dysfonctionnements répétés
-Participer aux réunions quand c’est possible
-Expliquer calmement les réalités du travail de nuit
-Valoriser les compétences spécifiques : autonomie, gestion du stress, anticipation
Le travail de nuit confronte souvent le soignant à des moments essentiels : solitude des patients, confidences tardives, accompagnement de la souffrance et parfois de la fin de vie.
Objectif : redonner du sens à un métier souvent mal compris et renouer avec la vocation du soin.
La nuit révèle une dimension du soin qu’on ne voit jamais en journée.
Quand le service s’endort, quand les bruits se calment, quand la lumière baisse… il reste l’essentiel : l’humain face à l’humain.
La nuit met donc à nu la réalité du métier : accompagner, soulager, veiller. Elle rappelle que soigner, ce n’est pas seulement « faire des actes », c’est être là. C’est souvent à l’origine des amalgames faits par les équipes de jour qui pensent que la nuit «on a rien à faire ».
Veiller sur quelqu’un, c’est un acte ancestral.
Les soignants de nuit perpétuent un geste millénaire : protéger pendant que les autres dorment.
La valeur du métier prend alors une dimension profonde :
“Je suis là quand personne n’est là.”
Ces gestes, invisibles pour l’institution, sont pourtant les plus marquants. Et n’apporte aucune valeur pécuniaire. Qu’un soignant fasse « juste son travail » sans affection ni empathie, gagnera autant à la fin du mois qu’un soignant qui prend le temps et valorise le « care » et la sollicitude. Pour moi c’est essentiel et la racine du métier. Un soignant n’est plus un soignant s’il n’est qu’un technicien sans âme. Un robot pourrait très bien faire le travail à sa place mais l’IA n’a pas encore les ressources pour remplacer pleinement une aide soignante ou une infirmière compte tenu de la complexité des rapports humains. La nuit nous avons plus le temps et donc nous devons être humains du mieux que possible.
Travailler la nuit, c’est donner.
Le don de son énergie, de sa patience, de son empathie, parfois de soi-même.
Mais pour durer, il faut apprendre à mettre des limites, sans culpabilité.
Le piège : vouloir tout faire, tout porter, tout assumer.
Mais la vérité : un soignant épuisé ne soigne plus, il survit. Et ceci est valable à n’importe quelle heure de la journée à défaut que la nuit, à part solliciter les autres services pour obtenir de l’aide, nous sommes bien seuls à devoir gérer les unités parfois surchargées.
Si un seul cercle se vide → ce sont les deux autres qui peuvent s’effondrer rapidement.
Parfois les patients n’ont pas conscience d’être dans un service pleins avec des soignants en sous effectifs qui sont déjà occupés dans une autre chambre. La maladie, la souffrance et l’angoisse de la nuit perturbent la perception du temps et la capacité à être empathique entre personnes hospitalisées dans la même situation que soi. Le patient souhaite monopoliser le soignant pour lui et que ce dernier réponde à toutes ses demandes, ce qui n’est malheureusement pas toujours possible.
C’est alors dans ce cas, qu’il faut évaluer sérieusement l’état général du patient et de prioriser le déroulement de la prise en charge.
Un patient dont les constantes et l’état général semblent bons mais qui insiste pour « voir un médecin dans la minute ».
« Un patient en chambre double qui demande avec urgence à ce qu’on recharge son téléphone alors que son voisin gît au sol avec plaie sur le crâne et saignement externe »
On a tous vécu une situation similaire où la situation paraît lunaire et que le manque d’empathie et l'égoïsme de certains nous consterne. Mais la complexité de la sociologie humaine ne cesse de nous interpeller.
On est pas un robot : la nuit touche des zones sensibles. Comme l’exemple précédent, on peut vite se sentir découragé face aux réactions et à l’agressivité de certains patients. À l’impatience des familles, aux problèmes psychosociaux inhérents à notre monde moderne. Donc ce que l’on doit faire :
La nuit, c’est aussi toi face à soi-même.
Dans les pauses calmes, dans les couloirs silencieux, dans les moments suspendus… on réfléchit différemment.
La nuit ouvre des portes que la journée maintient fermées. On peut profiter du calme pour travailler sur d’autres projets, se former, lire. Choses qu’on ne peut pas forcément se permettre le jour de peur du jugement même si l’on est en pause ou que le service le permet.
Pas forcément religieux — mais intérieur.
Ça peut être :
La nuit devient un espace intime qui nourrit le sens du métier et c’est pour cela que j’invite , tout comme moi, à être fier de faire partie de la GRANDE famille des soignants de nuit ! Je souhaite une belle vie professionnelle et personnelle en conciliant les deux avec les éléments apportés dans cette formation..
Ce module est là pour rappeler l’importance et la noblesse du rôle des soignants de nuit. Un rôle souvent invisible mais tellement essentiel.
Pour clôturer cette formation en beauté, j’ai l’honneur et le plaisir de vous transmettre les différents témoignages de collègues soignants de nuit qui ont des expériences vécues différentes et une perception du monde la nuit unique et personnelle.
Elles sont collègues et amies. J’ai donc regroupé leurs réponses.
Amina: Afin de pouvoir garder une vie sociale, le travail de jour me le permettant très peu. Cela me permet de profiter au maximum de mes jours de repos, mais aussi d optimiser mes journées sur les nuits travaillées.
Anaïs : J'ai choisi de travailler de nuit car j'aime le rythme, le monde de jour m'angoisse je n'aime pas ça et je ne veux pas bâcler mon travail par manque de temps
Amina: Le fait déjà d’être beaucoup plus en autonomie. Il y a aussi la gestion du temps à offrir au patient, la capacité de développer le côté social et communication de la fonction IDE. Le travail de mon organisation.
Anaïs : Le temps consacré à ses patients, plus d'autonomie, moins de pression, plus familial, "le confort du travail "
Amina: C’est bien connu, la nuit on ne travaille pas : on dort 😅 Non plus sérieusement, le fait que face à l' imprévu et du fait que nous sommes moins nombreux, la gestion d’un événement dans la nuit peut totalement chambouler le reste de la prise en charge des autres patients,et au vu de l’effectif réduit, bien que nous n’ayons pas les toilettes à faire, la charge de travail est toute aussi importante voire plus certaines nuits en comparaison du jour…
Anaïs : La charge de travail, ont du mal à avoir la vision sur le temps consacré au patient. Pensent qu'on dort toute la nuit.
Amina: Je fais plusieurs tours, je marche, je vais fumer. Et je me pose sur un transat 1h-1h15 environ pour éviter l’endormissement. Lorsque j’enchaîne les 3 nuits, je dors bien la journée dans une atmosphère favorisant le sommeil (huiles essentielles, chambre plongée dans le noir, douche avant de me coucher)
Anaïs : Café / cigarette / être dans le noir / installation confortable
Amina : C’est variable mais j’essaye au moins de pouvoir dormir 6h d'affilée.
Anaïs : Disons qu'il y a des périodes où on récupère plus facilement que d'autres. Ça varie 2-3h ou 6-8h
Amina : Je suis plus fatiguée sur les jours travaillés et je sors quand même beaucoup moins sur ces jours-là.
Anaïs : Pas forcément non
Amina : OAP, en fin de nuit, 3ème nuit qui plus est. La rapidité d’action est mise à rude épreuve le temps de réaliser ce qu’il se passe. Mais l’adrénaline rattrape le coup. Par contre insomnie ensuite…
Anaïs : Patiente qui se dégrade, transmission faite au médecin, pas de réaction de sa part. Surveillance sur la nuit de l'état de santé de la patiente en espérant que la patiente ne se dégrade pas davantage et qu'elle puisse être transférée et prise en charge correctement le lendemain matin.
Amina : Je dirai pas trop car j’ai une équipe incroyable… mais tout dépend de l’équipe et du MDG (NDLR : médecin de garde).
Anaïs : . Oui c'est déjà arrivé.
Amina : Une discussion à 1h du matin avec un patient souffrant d’insomnie en lien avec sa vie d’avant, ce qu’il pourrait faire ou ne plus faire, l’impact que cela aura sur sa femme qui est son aidante.
Le fait de danser avec un patient le soir, qui était en total déprime, qui avait perdu sa femme avec qui il dansait tout le temps… il a choisi la musique et nous avons dansé, bien que je sois une piètre danseuse. C’était un moment de partage incroyable… ou voir rire un patient lorsque je fais l' imbécile…
Anaïs : Les patients qui angoissent la nuit avec qui tu restes jusqu'à que le patient se calme et s'endorme.
Amina : Une patiente arrivée chez nous il y a quelques temps, en juin, totalement autonome, là pour une rupture de traitement… Elle a déclaré une LEMP (NDLR : Leucoencéphalopathie multifocale progressive) le jour de son retour à domicile, cela a au départ été pris pour un AVC, cette patiente est toujours chez nous, et elle se rend totalement compte de sa perte d’autonomie. Sur ses moments de lucidité, elle hurle et pleure, elle essaye de se lever… et cela me fend le cœur de la voir dans cet état. Les limites qu’on nous impose en tant que soignant sont parfois difficiles à garder… et c’est bien connu, la nuit est forte pour les ruminations et les réflexions envahissantes…
Anaïs : Le Covid
Amina : C’est équipe-dépendant, et Dieu merci, nous on rigole bien !! J’ai une sacrée team !
Anaïs : Familiale, conviviale , parfois stressante mais c'est ok.
Amina : L’entente, le dialogue, l’entraide, le fait de ne pas avoir à se sentir coupable de demander de l’aide, les moments de bienveillance et de rires entre nous… le fait qu’on soit soudé.
Anaïs : Entraide, honnêteté, bienveillance, respect et communication.
Amina : Une bonne douche, mes soins de peau, me préparer parce que c’est pas parce qu’on travaille de nuit qu’on doit se négliger, bien au contraire. Un café, une cigarette et go !
Anaïs : Musique à fond pour décompresser pendant le trajet.
Amina : Savoir s’écouter et écouter son corps. Le rythme de nuit ne convient pas à tout le monde et c’est OK. Faut pas attendre l’erreur pour tirer le signal d’alarme. Ne pas culpabiliser de dormir la journée. Trouver son rythme à soi. Le tiens ne me conviendra pas forcément, mais faut se laisser le temps pour le trouver…
Anaïs : Protège toi, ne sois pas dure avec toi même, fais toi confiance et surtout ne te repose jamais sur tes acquis. Ne fais pas confiance inutilement.
Amina : Oui, totalement. Mais avec ce que je sais déjà… histoire d’être d’attaque du départ.
Anaïs : Oui je travaille toujours de nuit d'ailleurs.
Amina : Autant que je pourrais… tant que mon corps me le permettra. Ne pas avoir à sacrifier mes journées et pouvoir profiter de mes proches.
Anaïs : Pour le moment j'aimerai bien mais on verra.
1. J'ai choisi de travailler de nuit car le rythme convient mieux à ma vie personnelle. Mais aussi et surtout pour un confort professionnel (plus de temps pour les patients, rythme plus lent et moins de pression).
2. Je vais me répéter mais le rythme. Pour moi ça englobe beaucoup de choses comme la temporalité, la charge de travail ou encore les différentes activités (soins, examens, ...).
3. Souvent c'est le fait que la nuit les patients dorment alors très souvent ils pensent que les équipes de nuit dorment. Or ils oublient que les pathologies sont aussi présentes la nuit. D'ailleurs il me semble qu'il y avait eu une étude qui montrait que l'état de santé du patient aurait plus tendance à se détériorer la nuit.
4. Cela va dépendre de plusieurs facteurs comme le déroulé de la nuit, si celle-ci est plus ou moins intense. Mais généralement je fais en sorte de dormir minimum 7h entre deux nuits. Lorsque que je reprends un cycle de jour, je ne dors que 4 ou 5h. Pendant la nuit il est aussi important de prendre une pose (quand c'est possible bien évidemment). Sinon j'arrive facilement à prendre un cycle de nuit, pour le moment. Donc en général je gère plutôt bien. Il faut prendre en compte que je n'ai pas d'enfant.
5. Je dors minimum 7h entre deux nuits. Sinon 4 ou 5h lorsque je reprends un cycle de jour. Il est nécessaire pour moi de mettre un réveil afin que je puisse profiter de la lumière du jour. J'ai également une lampe de luminothérapie que j'allume régulièrement. Cela joue énormément sur l'état de fatigue et l'humeur surtout en période hivernale car les jours sont plus courts.
6. Au début oui car il m'a fallu un bon mois et demi pour m'adapter de nouveau au rythme de nuit. Mais je suis beaucoup stressée et sous pression que lorsque je travaillais de jour.
7. Pour le moment, tout s'est bien passé sur ce poste. Mais sur un autre poste dans un service similaire j'en ai rencontré. Un patient était très angoissé et ne se sentait pas bien du tout et verbalisait qu'il y avait un problème. Ce patient était scopé. J'ai pris toutes ses constantes, qui étaient toutes normales et similaires à celles de bases rentrées dans son dossier médical. Je lui ai également fait un ECG. En revanche, j'avais constaté des marbrures importantes au niveau des membres inférieurs. Par précaution j'ai appelé la médecin de garde qui m'a envoyé balader car pour elle je " la dérangeait pour rien, que ce n'était pas une urgence vitale et qu'il fallait que je reprenne mes notions de bases ". La tension du patient chutait et il était de plus en plus dyspnéique. Il faisait un choc cardiogénique. Ce sont les équipes de jour qui ont fini par obliger le médecin à intervenir.
8. La nuit nous sommes souvent seul pour gérer les problèmes mais avec l'expérience on apprend à anticiper et cela permet une fluidité de collaboration avec les astreintes (médicale ou administrative). Mais oui nous sommes seuls.
9. Une patiente était hyper angoissée une nuit et n'arrivait pas à dormir. Je suis restée presque 3h avec elle à discuter. Elle avait été aide soignante dans l'établissement à l'époque où c’était une maternité. Elle a fini par s'endormir sans traitement et les nuits qui ont suivi elle n'a pas eu besoin de traitement pour le sommeil.
10. L'accompagnement d'une patiente qui ne voulait pas mourir seule. Elle n'avait pas de famille.
11. Cela va dépendre de certains facteurs aussi. Mais en règle générale, les équipes de nuit sont plus soudées. L'ambiance est plus conviviale ce qui permet aussi une meilleure qualité de travail.
12. Une certaine expérience professionnelle, la convivialité, la bienveillance mais ça dépend surtout des personnes. Je dirais plutôt que ce sont des qualités importantes à avoir pour travailler de nuit. Enfin je crois 😅
13. Pour moi c'est “journée off”. Pas de sortie trop intense (éviter le monde, pas de grosses activités, genre rando de 4h). Je me pose et fais ce que j'aime.
14. Pour moi il faut se créer une bonne routine avec des habitudes saines. Mais pas trop strictes et surtout réalisables. La vie parfaite n'existe pas.
15. Oh que oui. J'ai repris les nuits après 2 ans de jour. Et j'avoue que c'est un rythme qui me convient professionnellement mais surtout personnellement.
16. En revanche je ne sais pas si je resterai de nuit pendant toute ma carrière. Tout dépendra de ma vie personnelle mais surtout de ma santé.
Bien qu’elle soit repassée de jour, il me paraissait intéressant de recueillir son témoignage de son passé. Elle a donc choisi de travailler de nuit pour des raisons très personnelles. L’absence de cadre strict, de hiérarchie directe et de relations familiales à gérer a été déterminante. La nuit, on travaille souvent seul ou en effectif très réduit, et le travail n’est pas le même que le jour. Cette autonomie lui convient, même si elle a un revers.
Elle souligne d’ailleurs un sentiment d’incompréhension fréquent : les équipes de jour ont parfois l’impression que « rien ne se passe la nuit », alors que la charge mentale et la responsabilité peuvent être lourdes, surtout dans les moments critiques.
Elle essaie de gérer son sommeil en faisant des siestes courtes quand c’est possible. Malgré cela, elle exprime une grande difficulté à récupérer. Son sommeil est devenu très différent de ce qu’il était auparavant : plus léger, moins réparateur, avec une sensation de fatigue persistante.
Elle raconte avoir vécu des situations éprouvantes, notamment des décès. Dans l’une d’elles, elle a dû prendre en charge la situation seule, car l’infirmière était dépassée. Dans ces moments-là, elle se sent particulièrement isolée, avec un sentiment de responsabilité très fort.
La situation la plus marquante et la plus émouvante qu’elle ait vécue concerne un décès qui n’a pas été annoncé à temps à la famille. Ce sont les proches eux-mêmes qui ont découvert le patient décédé avant l’arrivée de l’équipe de soins. Cet événement l’a profondément marquée.
Malgré ces difficultés, elle décrit l’ambiance de nuit comme particulière, mais « top ». Il y a quelque chose de différent, presque à part, une atmosphère plus calme, plus humaine parfois, qui crée des liens spécifiques entre collègues.
Pour elle, une bonne équipe de nuit repose avant tout sur un bon binôme lorsqu’elle travaille avec une infirmière. À défaut, une bonne entente et surtout la possibilité de se soutenir mutuellement en cas de besoin sont essentielles.
Avant de partir travailler de nuit, son principal rituel est simple : se reposer autant que possible.
Le conseil qu’elle donnerait à quelqu’un qui débute le travail de nuit est très concret : essayer de se coucher le plus tôt possible en rentrant afin de maximiser les chances de bien dormir et de récupérer.
Laurie a accepté de travailler en polyclinique à la suite d’un poste vacant. Avant cela, elle avait exercé pendant dix ans en EHPAD, exclusivement en journée. Le passage au travail de nuit a marqué un vrai changement pour elle, qu’elle vit aujourd’hui de manière positive.
Elle explique préférer le travail de nuit pour son rythme plus calme. L’absence de médecin et de familles pendant la nuit, ainsi qu’une pression globale moindre, rendent le travail moins stressant à ses yeux. Cette organisation lui permet de se concentrer davantage sur les soins et la relation au patient, sans la surcharge permanente du fonctionnement diurne.
Lorsque le service est calme, elle parvient à s’endormir après minuit. En revanche, une fois rentrée chez elle, son sommeil reste court : elle dort environ quatre heures seulement. Elle choisit volontairement de mettre un réveil afin de ne pas dormir trop longtemps, préférant garder un certain contrôle sur son rythme veille-sommeil.
Parmi les prises en charge les plus difficiles qu’elle ait vécues, elle évoque le cas d’une jeune patiente présentant une ascite très importante. Cette patiente était hospitalisée depuis longtemps dans le service et se montrait extrêmement demandeuse, allant parfois au-delà de son statut de patiente.
Son décès a été particulièrement traumatisant. Il s’est produit de manière brutale, avec des vomissements fécaloïdes, les yeux globuleux et ouverts. Cette image reste profondément marquée dans sa mémoire et illustre la violence de certaines fins de vie rencontrées de nuit, souvent sans préparation ni soutien immédiat.
Laurie souligne l’importance du binôme infirmier/aide-soignant, qu’elle apprécie particulièrement. Pour elle, cette complémentarité est un pilier du travail de nuit.
Elle précise toutefois que certaines nuits peuvent être beaucoup plus difficiles que d’autres, notamment lorsque « tout va mal » ou lorsque des intérimaires sont présents sans connaître le service. Le manque de repères et de cohésion peut alors accentuer la charge mentale.
Le conseil principal qu’elle donnerait à quelqu’un qui débute le travail de nuit est de faire une sieste avant de prendre son service, afin d’arriver plus reposé et plus disponible mentalement.
Elle affirme ne pas regretter son choix de travailler de nuit. Elle ne souhaite ni changer d’établissement, ni repasser en horaire de jour, signe d’un équilibre qu’elle a trouvé dans ce mode de travail, malgré ses contraintes.
J’ai choisi de travailler de nuit parce que ce rythme me correspond davantage. Contrairement au travail de jour, la nuit est marquée par beaucoup moins de passages et d’agitation, ce qui change profondément la manière de travailler. Malgré une idée reçue persistante, la charge de travail reste comparable : les soins, les traitements et le nursing sont toujours présents, avec des moments plus calmes lorsque l’état des patients le permet, ce qui est logique puisqu’ils sont censés dormir.
Lorsque le service est calme, il est parfois possible de s’allonger ou de s’assoupir brièvement, tout en restant disponible pour répondre aux sonnettes et aux besoins des patients. Sur le plan personnel, le travail de nuit a eu un impact très positif sur mon sommeil et surtout sur ma santé mentale. Je dors en moyenne quatre heures, mais mieux qu’avant, et mon niveau de stress a considérablement diminué. Le fait de ne plus avoir l’angoisse de me lever pour aller travailler a changé mon quotidien.
Je ne me suis jamais sentie réellement seule dans les situations critiques tant que la cohésion avec mon binôme est présente. Le moment le plus marquant reste le décès d’une patiente de 55 ans, à laquelle je m’étais beaucoup attachée. Sa mort m’a profondément bouleversée, et l’émotion a persisté longtemps après, notamment en raison de son jeune âge et de la relation créée avec sa famille.
Enfin, l’ambiance de nuit me correspond parfaitement : le calme, l’absence de hiérarchie visible et de passages incessants rendent le travail apaisant, même si le silence peut parfois rendre plus sensible au moindre bruit.
J’ai commencé à travailler de nuit dès l’obtention de son diplôme en 1999, à la suite de l’ouverture d’un poste en CDI. La nuit impose une charge de travail et un rythme particuliers : les équipes sont réduites, ce qui demande une grande capacité d’adaptation et d’autonomie.
Je constate une incompréhension persistante des équipes de jour vis-à-vis du travail de nuit, notamment lorsqu’un soin est oublié : la nuit est souvent perçue comme un temps où l’on « a plus de temps », ce qui entraîne parfois moins de tolérance.
Pour tenir, j’insiste sur l’importance de s’écouter : se poser et se reposer dès que le calme le permet. Après une nuit, je dors environ 6 heures, ce qui me suffit. Sur le plan de la santé, je me sens moins stressée, avec un sentiment de liberté plus important que de jour.
Je peux évoquer une situation marquante vécue en intérim : un patient retrouvé décédé dans une position choquante, et une collègue infirmière intérimaire agressive, avec un manque de respect lié à mon statut d’aide-soignante. Malgré cela, je ne développe pas d’attachement particulier aux patients, ce qui m’aide à me préserver.
Le travail en équipe est pour moi essentiel : j’apprécie la collaboration, la confiance, l’échange et le fait de ne pas travailler chacun dans son coin. L’ambiance nocturne est pour moi calme, reposante et tranquille.
Mes conseils pour durer la nuit sont simples mais fondamentaux : bien dormir et s’écouter. Ma routine avant les nuits est adaptée à ma vie familiale, notamment pour rester présente pour mes enfants, ce qui m’a conduite à travailler à 80 %.
Après plus de 25 ans de travail de nuit, je ne me vois pas revenir de jour, par crainte du rythme et des contraintes. Pour moi, la nuit est devenue un véritable équilibre de vie.